Wie wird eine Behandlung bei Darmkrebs festgelegt
Um eine zielgerichtete Therapie festlegen zu können, werden deutschlandweit in den Helios Kliniken die Befunde aller Darmkrebs-Patient:innen in sogenannten Tumorkonferenzen besprochen. Dort sitzen alle für die Behandlung notwendigen und erfahrensten Mediziner:innen zusammen und legen die beste Therapie individuell fest.
Behandlung je nach Tumorlage
Die Operation stellt bei Darmkrebs die wichtigste therapeutische Maßnahme für die Heilung dar. Nach dem chirurgischen Eingriff wird der entfernte Darmabschnitt genauestens untersucht und der Befund in der Tumorkonferenz diskutiert. Auf Grundlage dessen wird anschließend die optimale und individuelle Therapie besprochen.
Bei Dickdarmkrebs wird je nach Lage des Tumors linksseitig oder rechtsseitig ein größerer Darmabschnitt entfernt. Diese – medizinisch als „Hemikolektomie“ bezeichnete – Operation stellt sicher, dass neben dem tumortragenden Darmabschnitt auch immer die zugehörigen Lymphbahnen und Lymphknoten sowie ein ausreichender Bereich vom umliegenden, gesunden Darmgewebe entfernt werden.
Die Länge des restlichen Darmes reicht in der Regel aus, um seine Funktion weitgehend zu erhalten. Fast immer können die beiden verbliebenen Darmenden wieder zusammengenäht oder -geklammert werden. Die Anlage eines künstlichen Darmausganges (Stoma) ist nur in Ausnahmefällen erforderlich.
Je nach Stadium der Erkrankung folgt auf den operativen Eingriff gegebenenfalls noch eine Chemotherapie, um einen Rückfall (Rezidiv) zu vermeiden. In den Stadien I bis III reicht es oft, den Tumor operativ zu entfernen. Im Stadium IV ist in der Regel eine weiterführende Behandlung nach der Operation nötig.
Übersicht der Operation je nach Lage des Tumors
Bei Tumoren des Blinddarms (Zökum) und des aufsteigenden Dickdarms (Colon ascendens) wird der rechte Dickdarm entfernt („rechtsseitige Hemikolektomie“).
Bei Tumoren der rechten Biegung (rechte Flexur) und des ersten bis mittleren Abschnittes des querverlaufenden Dickdarms (proximales Colon transversum und mittleres Colon transversum) erfolgt eine erweiterte rechtsseitige Hemikolektomie.
Bei Tumoren des letzten Abschnittes des querverlaufenden Dickdarms (distales colon transversum) und der linken Biegung (linke Flexur) wird eine erweiterte linksseitige Hemikolektomie gemacht.
Bei Tumoren des absteigenden Dickdarms (colon descendens) und des S-Darmes (Sigma) erfolgt eine linksseitige Hemikolektomie.
Auch im letzten Abschnitt des Darms, dem Mast- bzw. Enddarm, kann sich Krebs entwickeln. Dieser wird auch als Rektumkarzinom bezeichnet. Für eine erfolgreiche Heilung ist hier häufig eine Kombination aus der operativen Entfernung des Tumors sowie einer Strahlen- und Chemotherapie notwendig.
Therapie je nach Stadium
Welche Therapieverfahren bei Darmkrebs durchgeführt werden, ist sowohl vom Stadium der Erkrankung als auch von der Lage des Tumors abhängig. Wir erklären Ihnen hier je nach Stadium die unterschiedlichen Vorgehensweisen.
Stadium 0 („Carcinoma in situ“)
Dies ist ein sehr frühes Tumorstadium, der Krebs befindet sich nur in der Oberflächenschleimhaut des Dickdarms. Oft reicht eine endoskopische Entfernung des Tumors.
Stadium I
Der Krebs hat sich von der Oberflächenschleimhaut in die zweite und dritte Schicht des Darms und die Muskelschicht ausgebreitet, nicht aber auf die zum Bauchraum gelegene Wand oder außerhalb des Dickdarms. Es sind noch keine Lymphknoten befallen. Ein Teil der Tumore kann durch eine endoskopische Entfernung geheilt werden.
Liegen bestimmten Risikofaktoren vor ist die Entfernung des Tumors durch eine Operation notwendig, nicht jedoch eine Chemo- oder eine Strahlentherapie. Regelmäßige Nachsorge-Untersuchungen sind wie bei jedem Dickdarmtumor erforderlich, um einem möglichen Rückfall rechtzeitig entdecken zu können.
Stadium II
Der Krebs hat sich außerhalb des Dickdarms auf das umgebende Gewebe ausgebreitet, Lymphknoten sind jedoch nicht befallen und es liegen auch keine Metastasen vor. Beim Dickdarmkrebs erfolgt in diesem Stadium die sofortige operative Entfernung.
Im Unterschied dazu steht bei Patient:innen mit Mastdarmkrebs vor einer Operation in der Regel bereits eine kombinierte Strahlen- und Chemotherapie an. Damit soll zum einen der Tumor verkleinert und zum anderen das Rückfallrisiko gesenkt werden.
Diese Therapien führen zu einer Erhöhung der Überlebensrate nach fünf Jahren. Zusätzlich können Risikofaktoren und genetische Marker im Tumorgewebe die Empfehlung zur Chemotherapie beeinflussen. Nachsorgeuntersuchungen sind in jedem Fall sehr wichtig.
Stadium III
Die Krebszellen haben die umliegenden Lymphknoten befallen, sich aber noch nicht auf andere Körperregionen ausgebreitet (keine Metastasen in anderen Organen). Beim Dickdarmkrebs erfolgt die direkte operative Entfernung.
Beim Mastdarmkrebs erfolgt in der Regel auch in diesem Stadium vor der Operation eine Kombination aus Strahlen- und Chemotherapie. Nach der Operation wird das weitere Vorgehen in der Tumorkonferenz genau besprochen. In vielen Fällen steht eine Chemotherapie an, um die Heilungschancen zu erhöhen.
Stadium IV
In diesem Stadium hat der Krebs bereits Fernmetastasen gebildet. Häufig werden zunächst die Leber und die Lunge in Mitleidenschaft gezogen. Die Therapie in diesem Stadium muss interdisziplinär festgelegt werden und hängt von vielen Faktoren ab. Je nach Ausdehnung des Tumors und der Metastasen kann eine Operation mit Entfernung aller Tumorbereiche (Darm und Metastasen) sinnvoll sein und auch mit einer Chance auf Heilung einhergehen.
In anderen Fällen wird eine alleinige Chemotherapie oder Strahlentherapie erfolgen, um die Metastasen zu behandeln. Sie dient der Verbesserung der Lebensqualität und der Verlängerung des Überlebens.
Bei Gefahr eines Darmverschlusses oder bei Symptomen durch den Darmtumor wird dieser ebenfalls operativ entfernt. Bei einigen Patient:innen wird durch die Chemotherapie eine Schrumpfung der Metastasen erreicht, sodass eine Operation möglich wird. Die Ergebnisse können sich zusätzlich durch die Kombination mit einer Antikörpertherapie verbessern.
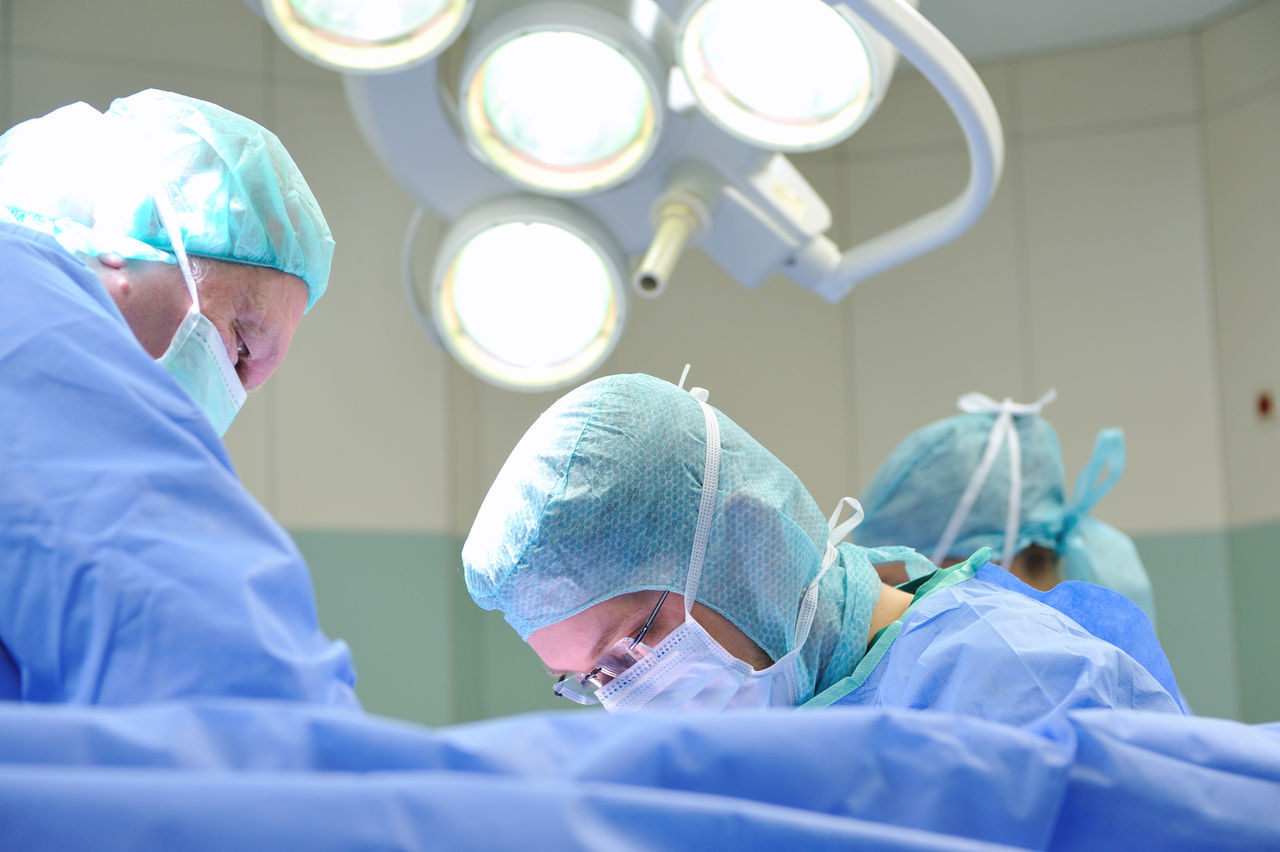
Die Darmkrebs-Operation
Die Operation stellt bei Darmkrebs die wichtigste Therapiemethode dar. Darmkrebs-Operationen sind in offen-konventioneller Technik oder in minimalinvasiver Schlüsselloch-Technik, sprich laparoskopisch, möglich.
Die Entscheidung darüber, welche der beiden Methoden gewählt wird, hängt von vielen individuellen Umständen ab: So spielen das Ausmaß der Erkrankung, das Alter der Patient:innen, eventuelle Begleiterkrankungen und Voroperationen, aber auch die Erfahrung der Chirurg:innen und des Operationsteams sowie der Wunsch der Betroffenen eine Rolle. Hier ist eine Rücksprache mit den behandelnden Ärzt:innen erforderlich.
Die laparoskopische Operation
Bei der laparoskopischen Operation werden über mehrere kleine Schnitte von fünf bis zwölf Millimetern spezielle Instrumente zur Entfernung der Krebszellen sowie eine Kamera in die Bauchhöhle eingeführt.
Um Platz für eine bessere Sicht zu schaffen, wird die Bauchhöhle vorab wie ein Ballon aufgeblasen. Das dafür genutzte Kohlenstoffdioxid ist für den menschlichen Organismus unschädlich.
Welche Risiken oder Begleiterscheinungen gibt es?
Die wesentlichen Risiken der Operation sind Wundinfektionen, Verletzungen von Organen, das Aufreißen von Nähten (Insuffizienzen), Blutungen in der Bauchhöhle, Lungenentzündungen und der Darmverschluss.
Bei Eingriffen im kleinen Becken müssen die Nerven für die Blasen- und Sexualfunktion sorgfältig geschont werden, um entsprechende Störungen nach der Operation zu vermeiden. Auch kann die Darmfunktion sich nach der Operation verändern. Dies betrifft die Häufigkeit des Stuhlganges sowie die Fähigkeit, diesen zu halten.
Welche Vorteile hat die Methode?
Durch die Laparoskopie haben die Patient:innen vor allem in der Frühphase nach der Operation viele Vorteile. Hierzu zählen beispielsweise die raschere Mobilisation, die frühere Steigerung der Nahrungs- und Trinkmenge, die zeitigere Aktivierung der Darmfunktion, weniger Schmerzen und Wundinfektionen sowie im Langzeitverlauf weniger Narbenhernien und Verwachsungen.
Die onkologischen Ergebnisse sind langfristig gleichwertig zwischen der offen-konventionellen Technik, bei welcher ein langer Bauchschnitt durchgeführt wird, und der laparoskopischen Methode.
In welchem Stadium wird die laparoskopische Operation angewandt?
Die Laparoskopie kann prinzipiell in allen Tumorstadien angewandt werden. Die Entscheidung, welches der am besten geeignete Zugangsweg ist, wird die/der Operateur:in im Vorfeld mit der/dem Patient:innen besprechen.
Ziel ist es immer, das Verfahren zu wählen, mit dem einerseits eine sichere und vollständige Entfernung des Tumors möglich ist und andererseits das Risiko für Komplikationen am geringsten sind.
Die offen-konventionelle Operation
Bei der offen-konventionellen Technik wird ein größerer Bauchschnitt angesetzt, um den Darmkrebs und den festgelegten Sicherheitsbereich des umliegenden Gewebes zu entfernen.
Welche Risiken oder Begleiterscheinungen gibt es?
Die Risiken und Komplikationen entsprechen prinzipiell den oben genannten Risiken der laparoskopischen Operation.
In welchem Stadium wird die offen-konventionelle Operation angewandt?
Die offen-konventionelle Operation kann in allen Stadien einer Darmkrebserkrankung zum Einsatz kommen. Ob ein offener oder ein laparoskopischer Zugang erfolgt, hängt von vielen Faktoren ab (siehe oben). Die Sicherheit der Patient:innen ist dabei oberstes Gebot.
Ist Darmkrebs ohne Operation heilbar?
Die Operation stellt derzeit das wichtigste Therapiemethode für die Heilung dar. Nur wenn die Krankheit weit fortgeschritten ist und keine Aussicht auf Heilung besteht, ist eine Operation nicht angezeigt. In solchen Fällen wird eine palliative Behandlung durchgeführt.
Prof. Dr. Jörg-Peter Ritz erklärt, was nach einer Bauchoperation wichtig ist.
Chemotherapie bei Darmkrebs
Bei der Chemotherapie wird grundsätzlich danach unterschieden, ob sie vor einer Operation oder danach durchgeführt wird.
Die dem chirurgischen Eingriff vorgeschaltene Chemotherapie nennt man neo-adjuvant. Ihr Ziel ist, den Darmkrebs zu verkleinern und die Operationsbedingungen zu verbessern.
Die adjuvante Chemotherapie hingegen ist eine unterstützende Behandlung nach der operativen Entfernung des Tumors. Mit ihr soll das Risiko für einen Rückfall (Rezidiv) gesenkt werden.
Wird in der interprofessionellen Tumorkonferenz die Empfehlung für eine adjuvante Chemotherapie ausgesprochen, so sollte diese schnellstmöglich nach der Operation beginnen. Studien zeigen, dass die Überlebensrate höher ist, wenn die Chemotherapie innerhalb von acht Wochen nach der Operation angefangen wird. Je nach Stadium beträgt die Dauer der Therapie drei oder sechs Monate.
Je nach Medikament wird das Chemotherapeutikum oral als Tablette oder intravenös, sprich als Infusion über eine Kanüle, verabreicht. Um die Chemotherapie sicher zu verabreichen, wird häufig ein sogenanntes Port-Katheter-System in eine Vene implantiert.
Was passiert im Körper während der Therapie?
Für die Chemotherapie werden Zytostatika genutzt. Ziel dieser Wirkstoffe ist es, bestimmte schnellwachsende Zellen an ihrer Vermehrung zu hindern und schließlich abzutöten. Neben Krebs werden daher zum Beispiel auch verschiedene Autoimmunerkrankungen mit Zytostatika behandelt.
Welche Risiken oder Begleiterscheinungen gibt es?
Die in der Chemotherapie eingesetzten Mittel gehören zur Gruppe der Zellgifte. Sie schädigen jedoch nicht nur die aggressiv wachsenden Krebszellen, sondern auch andere Gewebe, deren Zellen sich schnell teilen.
Neben der gewünschten Wirkung ergeben sich daraus auch mögliche Nebenwirkungen. So können bestimmte Zytostatika bei Frauen sowohl die Libido als auch die Fruchtbarkeit beeinflussen.
Eine vor der Operation durchgeführte kombinierte Strahlen- und Chemotherapie erhöht bei Patient:innen mit Enddarmkrebs die Gefahr für einen Verschluss des Dünndarms („Dünndarmobstruktion“), der häufig operativ behandelt werden muss. Zudem ist bei den Betroffenen auch das Risiko für Schmerzen im Bereich zwischen Brustkorb und Becken, dem Abdomen, größer.
Bei fortgeschrittenem Enddarmkrebs kann die kombinierte Strahlen- und Chemotherapie die Fähigkeit den Stuhl zu halten sowie die Blasenfunktion beeinflussen.
Grundsätzlich können die während einer Chemotherapie verabreichten Medikamente zu Müdigkeit, Übelkeit und Erbrechen, einer verringerten Immunabwehr sowie Entzündungen oder allergischen Reaktionen der Haut führen. Da diese Nebenwirkungen relativ häufig auftreten, sollte der Einsatz der Wirkstoffe immer abgewogen werden.
Werden sie genutzt, um die Heilungschancen zu erhöhen, so werden stark belastende Nebenwirkungen oft akzeptiert. Werden die Zytostatika hingegen lebensverlängernd (palliativ) eingesetzt, so sollten die Nebenwirkungen nicht größer sein als die Tumorbegleiterkrankungen, die sie lindern sollen.
In welchem Stadium wird die Chemotherapie angewendet?
Die adjuvante Chemotherapie wird in der Regel in den Stadien II bis III genutzt. Bei Dickdarmkrebs (Kolonkarzinom) ist sie im Stadium I nicht nötig, hier gilt die vollständige operative Entfernung des Tumors als ausreichend.
Spezielle Tumore des Enddarms hingegen können eine Chemotherapie auch bereits im Stadium I sinnvoll machen. In der Regel erfolgt diese dann neo-adjuvant, sprich vor der Operation.
In den Stadien II und III eines Rektumkarzinoms ist die Wahl der Chemotherapie abhängig von der Lage desr Geschwulstes. So wird bei Tumoren des unteren und mittleren Enddarms in der Regel vor der Operation eine kombinierte Strahlen- und Chemotherapie durchgeführt (neo-adjuvant): Bei Tumoren des oberen Enddarms wird die Chemotherapie nach der Operation begonnen (adjuvant).
Ob eine Chemotherapie möglich ist, hängt vom individuellen Krankheitsbild ab. Gegen eine Versorgung mit Zytostatika sprechen beispielsweise ein schlechter Allgemeinzustand, aber auch schwere Herzerkrankungen, eine fortgeschrittene Leberzirrhose oder ein Nierenversagen.
Darmkrebs behandeln ohne Chemotherapie?
In den meisten Fällen müssen sich Patient:innen mit Darmkrebs einer Chemotherapie unterziehen, um die Heilungschancen nach einer Operation zu verbessern. Eine Chemotherapie ist in der Regel nicht notwendig, wenn der Tumor operativ vollständig entfernt werden konnte. Auch bei einem niedrigen Tumorstadium raten Fachleute von einer Chemotherapie ab.
Strahlentherapie bei Darmkrebs
Bei der Strahlentherapie wird grundsätzlich danach unterschieden, ob sie vor einer Operation oder danach durchgeführt wird. Sie wirkt im Gegensatz zur Chemotherapie nur als rein lokale Maßnahme, womit die tumorzerstörende Wirkung nur innerhalb des Strahlenfeldes erfolgt.
Die dem chirurgischen Eingriff vorgeschaltenen Strahlentherapie nennt man neo-adjuvant. Ihr Ziel ist, den Darmkrebs zu verkleinern und die Operationsbedingungen zu verbessern. Im Idealfall kann eine komplette Rückbildung des Tumors erreicht werden. Manchmal kann dadurch auf eine ausgedehnte Operation verzichtet werden.
Die adjuvante Strahlentherpie unterstützt die Behandlung nach der operativen Entfernung des Tumors, wodurch das Risiko für einen Rückfall (Rezidiv) gesenkt werden soll.
Wie lange dauert die Behandlung?
Der Strahlentherapie geht die sorgfältige Berechnung des individuellen Zielvolumens und des Bestrahlungsplans voraus. Zur besseren Verträglichkeit wird die Gesamtdosis dabei in viele kleine Einzeldosen aufgeteilt. Deswegen dauert eine Strahlentherapie in der Regel recht lange. Häufig werden die Patient:innen über mehrere Wochen bis zu fünf Mal pro Woche behandelt.
Eine typische Bestrahlungssitzung dauert etwa 20 Minuten. Davon ist das Bestrahlungsgerät, der sogenannte Linearbeschleuniger, allerdings nur wenige Minuten eingeschaltet. Wie bei einer Röntgenaufnahme befindet sich die/der Patient:in während der Bestrahlung alleine im Bestrahlungsraum. Mithilfe von Kameras und einer Gegensprechanlage kann er aber jederzeit mit den Strahlentherapeut:innen Kontakt aufnehmen.
Was passiert im Körper bei der Therapie?
Bei einer Strahlentherapie werden hochenergetische Strahlen genutzt, um Krebszellen zu schädigen und letztlich abzutöten. Dafür richtet ein Linearbeschleuniger die Strahlen zielgenau auf die Krebsgeschwulst.
Um Nebenwirkungen zu vermeiden ist es entscheidend, die Dosis im Tumor möglichst hoch und außerhalb des Tumors möglichst niedrig zu halten.
Welche Risiken und Begleiterscheinungen gibt es?
Grundsätzlich besteht die Gefahr, dass eine Bestrahlung bei Darmkrebs-Patientinnen zum Verlust der Libido oder Fruchtbarkeit führt. Durch eine operative Verlegung der Eierstöcke kann das Risiko für deren Funktionsstörung (sogenannte Ovarieninsuffizienz) auf fünf bis zehn Prozent gesenkt werden.
Bei Frauen kann es durch die Bestrahlung des Beckens außerdem zu einer Verklebung der Scheide kommen. Der Geschlechtsverkehr kann in diesen Fällen deutlich erschwert oder sogar unmöglich sein. Der vorbeugende Einsatz eines Gerätes zum Weiten der Scheide, der sogenannten Dilatator, hilft dieses Risiko zu minimieren.
Müssen Männer im Bereich des Beckens bestrahlt werden, so kann dies zu Unfruchtbarkeit sowie zu sexuellen Beeinträchtigungen führen.
Insgesamt ist es daher sinnvoll, dass Männer bei bestehendem Kinderwunsch vor Start einer Strahlentherapie Spermien in einer Samenbank einfrieren lassen. Ist bei Frauen mit Kinderwunsch eine Strahlentherapie geplant, sollten diese ebenfalls vor Behandlungsbeginn Teile des Eierstocks in spezialisierten Organbanken einfrieren lassen („Kryokonservierung“).
Die Bestrahlung führt sehr häufig zu einer Blasenreizung. Die Patient:innen haben einen vermehrten Harndrang, der vor allem nachts störend sein kann. Während einer Bestrahlungsserie sind auch Harnwegsinfektionen möglich. Viele Patient:innen können das Risiko für diese Nebenwirkung verringern, indem sie sich mit gefüllter Blase bestrahlen lassen.
Durch die Bestrahlung des Darms kann es nicht zuletzt auch zu Darmreizungen kommen. Oft nimmt die Stuhlfrequenz ab der zweiten Bestrahlungswoche deutlich zu, auch Blähungen und Durchfälle sind möglich. Sehr selten kann es zu einer Verklebung von Darmschlingen oder zur Entstehung von Geschwüren kommen.
In welchem Stadium wird die Strahlentherapie angewendet?
Eine Strahlentherapie oder kombinierte Strahlen- und Chemotherapie (Radio-Chemotherapie) wird in der Regel bei Patient:innen mit Enddarmkrebs im Stadium II bis III vor einer Operation genutzt, um die Tumormasse so weit wie möglich zu reduzieren und die Operationsbedingungen zu erleichtern. Die Therapie erhöht die Chancen, dass bei der Operation der Schließmuskel und die Kontinenz erhalten bleiben können.
In wenigen Fällen wird die Radio-Chemotherapie erst nach der Operation durchgeführt. Dies kann beispielsweise dann der Fall sein, wenn sich erst während der Operation herausstellt, dass erschwerte Bedingungen vorliegen und dass das Tumorstadium höher ist, als die vorausgegangenen Untersuchungen vermuten ließen.
Der künstliche Darmausgang (Stoma)
Die weit überwiegende Mehrzahl aller Tumore im Dickdarm und Mastdarm können heute so operiert werden, dass der natürliche Darmausgang erhalten bleibt. Nur bei einem geringen Anteil aller Patient:innen mit Rektumkarzinomen ist ein künstlicher Darmausgang, das sogenannte Stoma, erforderlich.
Liegt der Tumor zum Beispiel zu nahe am Schließmuskel, sodass dieser mit entfernt werden muss, wird ein künstlicher Darmausgang nötig. Weitere Gründe für eine Stoma-Anlage sind unter anderem schwere Vorerkrankungen oder eine vorbestehende Inkontinenz, was den unwillkürlichen Verlust von Stuhl und/oder Urin bezeichnet.
Welche Risiken und Begleiterscheinungen gibt es?
Zu den möglichen Beschwerden bei einem künstlichen Darmausgang gehören die durch die Reinigung des Stomas ausgelösten Blutungen der Schleimhaut.
Aber auch entzündliche Hautveränderungen, Pilzinfektionen der Haut, eine durch zu viel Feuchtigkeit ausgelöste sogenannte Waschfrauenhaut („Hyperplasie“) und Nabelbrüche sind möglich. Letztere können sowohl Folge der Stoma-Operation sein, aber auch auf zu schweres Heben oder ein zu hohes Körpergewicht der Patient:innen zurückgehen.
Die palliative Behandlung
Wird ein kolorektales Karzinom als nicht heilbar eingestuft, so wird die Behandlung als „palliativ“ bezeichnet. Hierbei unterscheidet man zwischen der Palliativmedizin und den palliativen Therapien.
Was ist die Palliativmedizin?
Die Palliativmedizin ist ein Ansatz zur Verbesserung der Lebensqualität von Patient:innen und ihren Familien, die mit den Problemen konfrontiert sind, welche mit lebensbedrohlichen Erkrankungen einhergehen.
Ihr Ziel ist es, Leiden vorzubeugen und zu lindern. Dafür ist es wichtig, Schmerzen sowie anderen belastenden Beschwerden körperlicher, psychosozialer und spiritueller Art (Definition Palliative Care Weltgesundheitsorganisation (WHO) 2002) frühzeitig zu erkennen und sorgfältig einzuschätzen und zu behandeln.
Was versteht man unter Palliativen Therapien?
Diese sind gegen die Grunderkrankung gerichtet. Hierbei werden medikamentöse und nicht-medikamentöse Maßnahmen eingesetzt, um das Leben zu verlängern und/oder die Symptome zu kontrollieren. Dazu gehören zum Beispiel Chemo-und Strahlentherapien aber auch Operationen zur Symptomlinderung und Tumorverkleinerung.
Bei einer nichtheilbaren Darmkrebserkrankung ist es für die Patient:innen hilfreich, die Palliativmedizin frühzeitig in das Behandlungskonzept einzubeziehen. Abhängig von den individuellen Wünschen und dem Allgemeinzustand sollten den Patient:innen parallel mehrere palliative Therapien angeboten werden.
Wann ist es sinnvoll, palliative Therapien durchzuführen?
Symptomorientierte Behandlungen können alleine oder gleichzeitig mit tumorbezogenen oder ursächlichen Therapien durchgeführt werden. Bei der Entscheidung für eine palliative Therapie, wie zum Beispiel einer Chemotherapie mit dem Ziel einer Symptomlinderung und Lebensqualitätsverbesserung, sind vor allem der Allgemeinzustand und die Begleiterkrankungen der Patient:innen entscheidend.
Da Palliativpatient:innen oft bereits durch die fortgeschrittene Erkrankung entkräftet sind, müssen für jede weitere Maßnahme, Risiko und Nutzen gut abgewogen werden: Die Nebenwirkungen der Therapie sollten nicht größer sein als die Symptome, die sie lindern sollen.
So stellen sich bei einer palliativen Chemotherapie häufig Nebenwirkungen wie Übelkeit, Erbrechen, Haarausfall oder chronische Müdigkeit (medizinisch: Fatigue) ein. Ebenso kann ein operativer Eingriff durch die Narkose eine große Belastung für den geschwächten Organismus der Patient:innen sein.