Palliativmedizin und palliative Therapie: Was ist der Unterschied?
Die Palliativmedizin ist ein ganzheitlicher Ansatz, der körperliche, psychische und spirituelle Aspekte in die Betreuung von Patientinnen, Patienten und deren Angehörigen einbezieht. Ziel ist es, Leiden vorzubeugen und zu lindern – unabhängig davon, ob die Krebserkrankung fortschreitet oder stabil ist.
Palliative Therapien sind medizinische Behandlungen, die auf die Grunderkrankung ausgerichtet sind, obwohl keine Heilung mehr möglich ist. Sie sollen Beschwerden verringern, Komplikationen vorbeugen und – wenn möglich – auch das Leben verlängern. Dazu zählen Chemotherapie, Immuntherapie, zielgerichtete Therapien, Strahlentherapie oder auch Operationen mit symptomlinderndem Ziel.
Wann beginnt die Palliativmedizin?
Früher galt die Palliativversorgung als reine „Sterbebegleitung“. Das hat sich geändert. Heute empfiehlt die S3-Leitlinie Palliativmedizin, sie frühzeitig und parallel zur onkologischen Therapie einzubeziehen.
Studien zeigen, dass dies die Lebensqualität verbessert, Ängste und Depressionen verringert und in manchen Fällen das Überleben verlängert.
Frühzeitige Palliativversorgung bedeutet:
- rechtzeitiges Erkennen und Behandeln belastender Symptome
- klare Gespräche über Wünsche, Werte und Behandlungsziele
- Unterstützung der Angehörigen von Anfang an

Palliative Therapie bei Lungenkrebs
Die Entscheidung für eine palliative Therapie hängt von der Art des Tumors, dem Allgemeinzustand, Begleiterkrankungen und den persönlichen Wünschen ab. Jede Maßnahme sollte mehr Nutzen als Belastung bringen.
Systemische Therapie (Medikamente)
Neben der klassischen Chemotherapie stehen heute moderne zielgerichtete Therapien (Targeted Therapy) und Immuntherapien zur Verfügung. Auch wenn diese Behandlungen nicht heilend wirken, tragen sie dazu bei, das Tumorwachstum zu verlangsam, Symptome wie Atemnot zu lindern und Schmerzen zu reduzieren:
- Immuntherapie: Unterstützt das Immunsystem dabei, Krebszellen zu erkennen und zu bekämpfen (zum Beispiel PD-1/PD-L1-Hemmer).
- Zielgerichtete Therapie: Wirkt gezielt bei bestimmten genetischen Veränderungen der Tumorzellen.
- Chemotherapie: Ist für viele Patientinnen und Patienten eine wichtige Option, um das Tumorwachstum zu bremsen und Symptome zu bessern.
Palliative Strahlentherapie
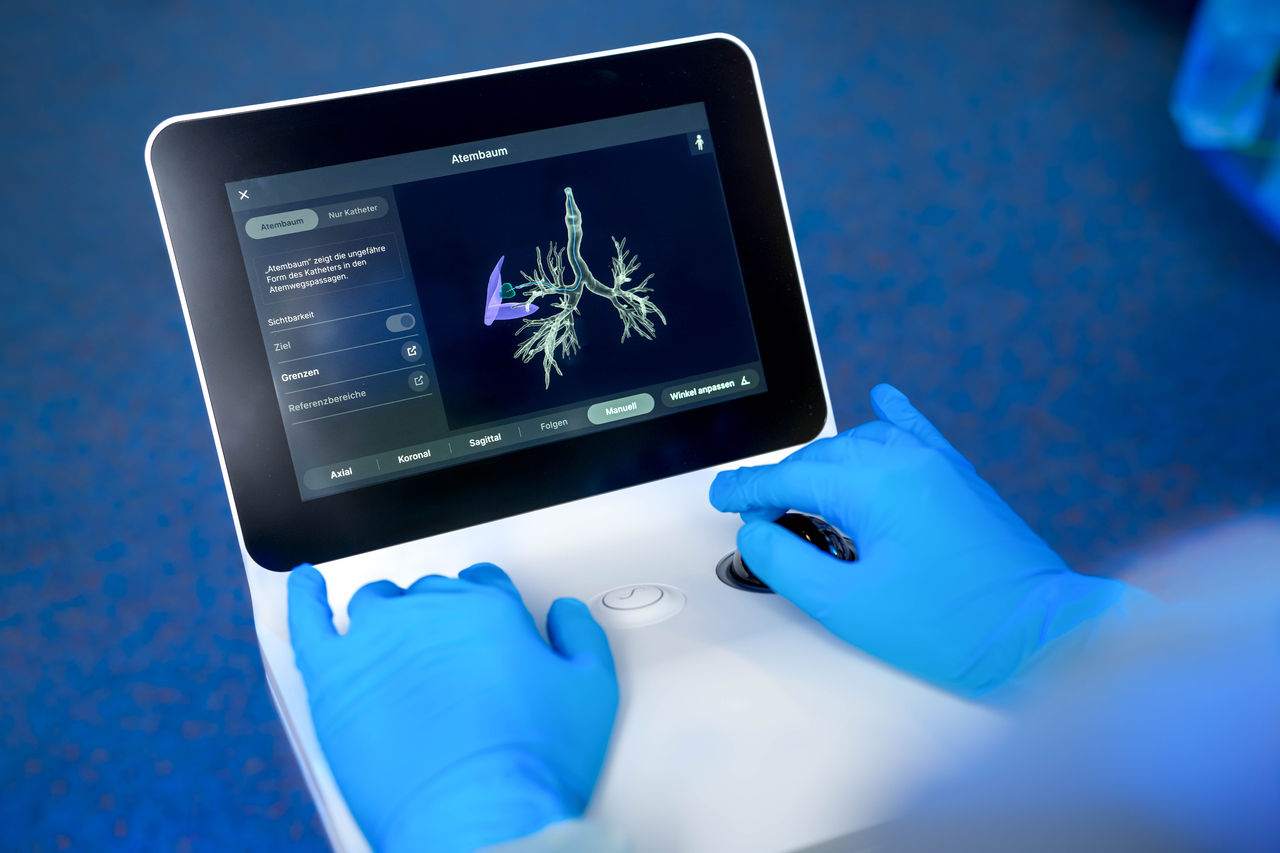
Eine kurze, gezielte Strahlentherapie kann Husten, Schmerzen, Blutungen oder Atemnot lindern. Oft reichen wenige Sitzungen (ein bis fünf Bestrahlungen). Auch eine endobronchiale Brachytherapie ist möglich. Dabei handelt es sich um eine innere Bestrahlung über einen Katheter in den Atemwegen.
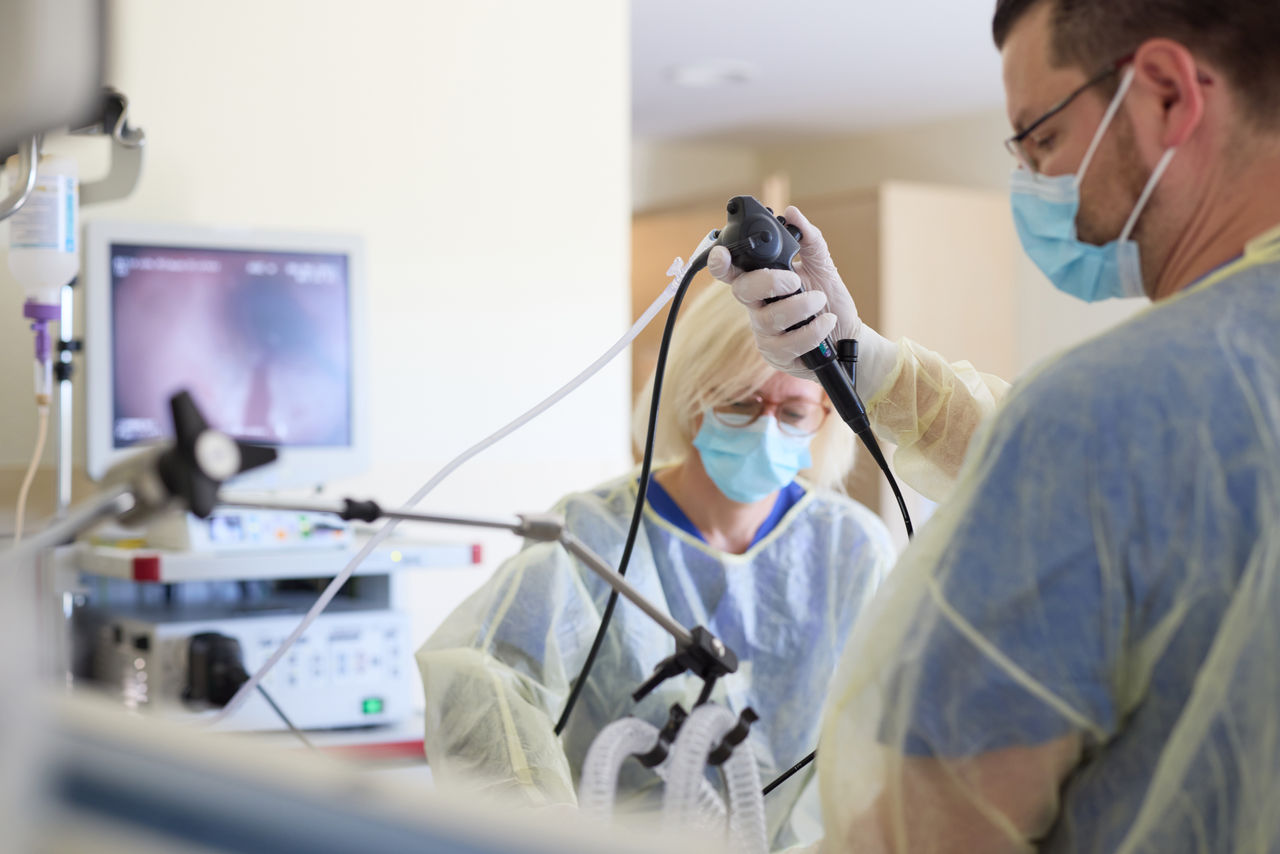
Interventionelle Bronchoskopie und Atemwegs-Stents
Verengt der Tumor die Atemwege, kann eine Bronchoskopie helfen. Mit dieser Behandlung, auch als Lungenspiegelung bekannt, können Ärztinnen und Ärzte Tumorgewebe vorsichtig entfernen sowie Stents einsetzen, um die Atemwege wieder zu öffnen. Das lindert rasch Atemnot und trägt damit zu einer Verbesserung der Lebensqualität bei.
Behandlung eines bösartigen Pleuraergusses (Wasser in der Lunge)
Viele Patientinnen und Patienten mit Lungenkrebs entwickeln Flüssigkeit zwischen Lunge und Rippenfell. Dieser sogenannte Pleuraerguss verursacht Atemnot, Druckgefühl und Müdigkeit. Folgende Behandlungen sind etabliert:
- Pleurapunktion (Thorakozentese): Hierbei wird der Pleuraspaltraum (Pleurahöhle) einmalig punktiert, um Flüssigkeit abzulassen.
- Pleurodese: Bei diesem operativen Eingriff werden das Lungenfell und das Brustfell miteinander verklebt, um erneutes Nachlaufen von Flüssigkeit zu verhindern.
- Dauerdrainage / IPC: Bei rasch nachlaufenden Ergüssen kann eine dauerhafte Thoraxdrainage gelegt werden. Dabei wird den Patientinnen und Patienten ein Zugang zum Pleuraspalt gelegt, über den sie zu Hause eigenständig Flüssigkeit über einen kleinen Schlauch ablassen können.
Symptommanagement: Lebensqualität im Mittelpunkt
Gute Palliativversorgung erkennt und behandelt Symptome frühzeitig. Die häufigsten Beschwerden bei Lungenkrebs und ihre Behandlungsmöglichkeiten sind:
Atemnot (Dyspnoe)
- Atemübungen durchführen und atemerleichternde Körperhaltungen einnehmen (z.B. Kutschersitz, Lippenbremse).
- Angst verstärkt Atemnot. Hier helfen beruhigende angstlösende Techniken, Entspannung, Panikmanagement oder Ablenkung. Eine psychoonkologische Begleitung ist bei Lungenkrebs hilfreich.
- Ein Handventilator, der einen kühlen Luftstrom ins Gesicht lenkt, stärkt die Selbstwirksamkeit und ist in Studien als wirksam gegen Atemnot belegt.
- Gehen mit dem Rollator ist als nicht-medikamentöse Erstlinientherapie empfohlen.
- Niedrigdosierte Opioide können bei therapierefraktärer Atemnot eingesetzt werden.
Wichtig: Eine zusätzliche Gabe von Sauerstoff hilft nur, wenn auch ein Sauerstoffmangel besteht.
Schmerzen
- Ziel der Behandlung ist eine rasche und wirksame Schmerzlinderung.
- Die Therapie orientiert sich an Leitlinien und wird individuell an Schmerzstärke, Ursache und Situation angepasst.
- Je nach Bedarf können auch frühzeitig stark wirksame Schmerzmittel (Opioide) eingesetzt werden. Ergänzend kommen palliative Strahlentherapie, interventionelle Verfahren Lokalanästhesie oder Nervenblockaden eingesetzt werden, genauso wie Atem- oder Physiotherapie.
Fatigue (krankheitsbedingte Erschöpfung)
- Fatigue ist ein häufiges, belastendes Symptom und wird aktiv erfragt und ernst genommen.
- Sie unterscheidet sich von „normaler Müdigkeit“ und bessert sich oft nicht durch Schlaf oder Ruhe.
- Die Behandlungsmöglichkeiten sind begrenzt; im Vordergrund stehen Aufklärung, Entlastung und individuelle Unterstützung.
Behandelbare Begleitursachen (z. B. Anämie, Schmerz, Depression, Medikamente) werden geprüft.
Husten
- Linderung des Hustens durch Medikamente und Inhalation
- Gegebenenfalls palliative (lindernde) Radiotherapie
Psychoonkologische Unterstützung
Lungenkrebs betrifft nicht nur den Körper, sondern auch die Seele. Häufig treten Stimmungsschwankungen mit Angst, Traurigkeit, Wut, Erschöpfung und Schuldgefühlen auf. Expertinnen und Experten der Psychoonkologie, des Sozialdiensts und der Seelsorge sind daher fester Bestandteil der multiprofessionellen Palliativteams.
Gespräche helfen, Sorgen zu teilen und Orientierung in dieser schwierigen Lebensphase zu finden. Neben der Unterstützung für Patientinnen und Patienten werden auch Angehörige aktiv einbezogen und können Angebote nutzen.
Behandlungen vorausplanen: Advance Care Planning
Frühzeitig über Wünsche, Werte und auch Grenzen der medizinischen Behandlung zu sprechen hilft Betroffenen und ihren Familien. Es ist für alle Beteiligten entlastend, wenn offen über den Behandlungswillen der Patientin oder des Patienten gesprochen wird und dieser für die Zeit festgelegt ist, in der keine eigene Entscheidung mehr möglich ist. Dazu gehören:
- Patientenverfügung und Vorsorgevollmacht
- Gespräche über Notfallsituationen und Intensivtherapie
Die eigenen Entscheidungen können und sollen regelmäßig überprüft werden. Diese Gespräche sind kein Tabu, vielmehr geben sie Sicherheit und sind ein Zeichen von Selbstbestimmung.
Versorgungsorte und Palliativstrukturen
Palliativversorgung kann an unterschiedlichen Orten stattfinden:
- Ambulant: In der hausärztlichen Praxis, durch den Palliativpflegedienst oder die Spezialisierte Ambulante Palliativversorgung (SAPV). Im Fokus steht, die Patient:innen im gewohnten häuslichem Umfeld zu begleiten.
- Stationär: Patientinnen/Patienten werden in Krankenhäusern auf Palliativstationen oder onkologischen Stationen mit Palliativdienst versorgt.
- Hospiz: Hospize richten sich an Menschen in der letzten Lebensphase, hier findet eine umfassende Betreuung der Patientinnen/Patienten und Angehörigen statt.
Fazit: Palliativversorgung bei Lungenkrebs
Die Palliativversorgung bei Lungenkrebs beginnt frühzeitig und ist individuell auf die Patientinnen und Patienten zugeschnitten. Von der Linderung körperlicher Symptome bis zur Unterstützung bei seelischen und sozialen Fragen verbindet sie medizinische Kompetenz mit menschlicher Begleitung. Das Ziel bleibt immer, Lebensqualität, Würde und Selbstbestimmung zu erhalten – in jeder Phase der Erkrankung.
FAQ
An der Behandlung ist ein Team aus Spezialistinnen und Spezialisten verschiedenster Bereiche beteiligt:
- Pneumologie/Lungenheilkunde
- Onkologie
- Thoraxchirurgie
- Radiologie
- Palliativmedizin
- Psychoonkologie
- Ernährungsberatung
- verschiedene therapeutische Bereiche (Atemtherapie, Logopädie, Ergotherapie, Physiotherapie)
Palliativmedizin ist für alle Menschen mit einem Lungenkarzinom da, wenn die Erkrankung lebensbegrenzend ist oder mit erheblichen körperlichen und seelischen Belastungen einhergeht. Sie richtet sich nicht nur an Patientinnen und Patienten, sondern schließt auch Angehörige und nahestehende Menschen mit ein.
Palliativversorgung beginnt im besten Fall frühzeitig – oft bereits ab dem Zeitpunkt der Diagnose eines nicht heilbaren Lungenkarzinoms.
Sie orientiert sich dabei nicht an der Lebenserwartung, sondern an den individuellen Bedürfnissen, Symptomen und Belastungen der Betroffenen.
Palliativmedizin kann parallel zu onkologischen Therapien erfolgen und passt sich im Verlauf der Erkrankung immer wieder neu an.
Da die Palliativmedizin ganzheitlich sowohl körperliche als auch seelische, soziale und spirituelle Beschwerden und Bedürfnisse einbezieht, kann sie die Lebensqualität der Betroffenen auf verschiedenste Weise verbessern. Laut Studien kann sie:
- Symptomlast verringern, beispielsweise Atemnot oder Husten
- Ängste reduzieren
- Depressionen lindern
- Das Überleben beeinflussen