Was bedeutet Inkontinenz und wie entsteht sie?
Als Harn- beziehungsweise Stuhlinkontinenz bezeichnet man den unfreiwilligen Urinverlust oder Stuhlabgang. Diese gehören zu häufigen Gesundheitsproblemen und können weitere Erkrankungen nach sich ziehen.
Die Ursachen können beispielsweise in einer Blasenentleerungsstörung oder auch in einer Schwäche des Darms liegen.
Weitere mögliche Ursachen der Inkontinenz sind:
- Vermehrte Belastung des Beckenbodens durch Übergewicht, Asthma, schwere körperliche Arbeit, Raucherhusten, chronische Verstopfung
- Traumata wie Operationen, schwere Geburten oder Unfälle mit Schädigung funktionswichtiger Strukturen sowie Verletzung der Beckenbodenmuskulatur
- Verlagerung (Senkung) der Blase, der Harnröhre und des Darms und anderen Auswirkungen (zum Beispiel Beckenbodeninsuffizienz = unzureichende Stabilität des Beckenbodens)
- Angeborene Bindegewebsschwäche
- Darmentleerungsstörung
- Neurologische Erkrankungen (Multiple Sklerose, Schlaganfall, Demenz)
Menschen mit einem Kontinenzproblem leiden sehr unter dem Kontrollverlust über ihren Körper. Häufig ziehen sich Betroffene aus dem sozialen Leben zurück, was zu einer Isolation und sinkender Lebensqualität führt. Frauen sind aufgrund ihrer Anatomie und der Belastung durch Schwangerschaft häufiger von der Inkontinenz betroffen als Männer. Bei Männern tritt die Harninkontinenz meist als Folge von Operationen an der Prostata auf.
Diagnose und Therapie bei Inkontinenz
Um eine genaue Diagnose erheben zu können und den Patient:innen einen präzisen Vorschlag für eine individuelle Therapie zu erstellen, werden zunächst Fragen nach Vorerkrankungen, Operationen, der Einnahme von Medikamenten sowie der genauen Beschwerden und Intensität gestellt. Hilfreich kann hierbei auch ein Trink- und Miktionsprotokoll sein. Anschließend werden einige schmerzfreie Untersuchungen durchgeführt, wie das Messen der Druckverhältnisse in der Blase, der Harnröhre und dem Enddarm mithilfe eines Computers.
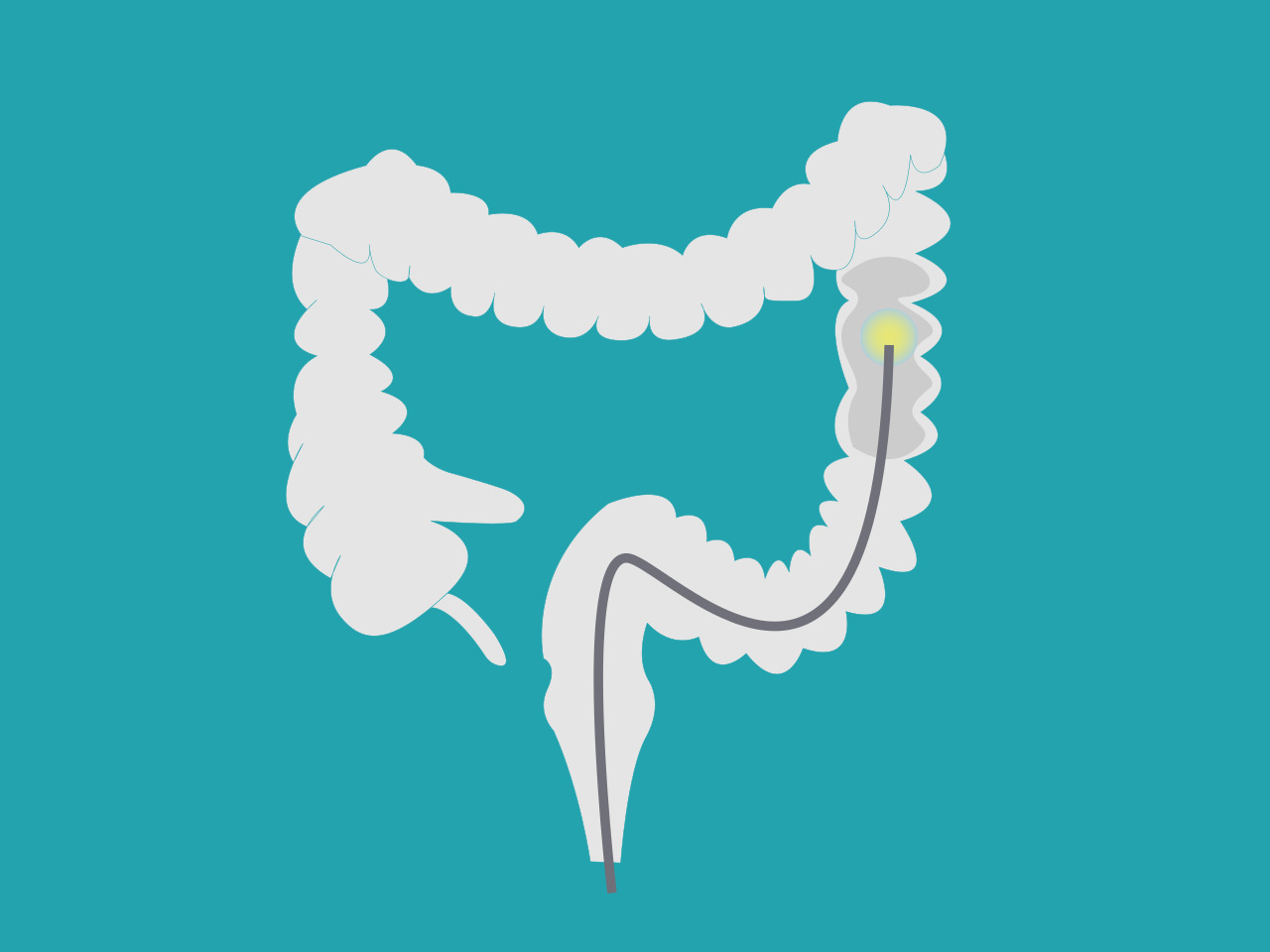
Danach erfolgt eine spezielle gynäkologische Ultraschalluntersuchung, bei der wir die Funktion des Beckenbodens sowie Größe, Beschaffenheit und Lageveränderungen der Harnröhre, Blase und des Darms beim Husten und Pressen zeigen. Speziell bei Inkontinenz mit Drangsymptomatik dient eine Spiegelung der Blase, der Harnröhre und/oder des Darms dazu, Tumore oder Harnblasensteine auszuschließen. Ergänzend dazu kann auch eine Blasenspiegelung unter lokaler Betäubung zur weiteren Diagnosesicherung durchgeführt werden. Anschließend findet ein umfangreiches persönliches Beratungsgespräch über die Behandlungsmöglichkeiten und deren Erfolgschancen statt.
Eine erfolgreiche Behandlung fügt die verschiedenen Therapiemöglichkeiten zu einem patienten- und krankheitsorientierten Behandlungskonzept zusammen.
Konservative Behandlungsmethoden
Grundsätzlich stehen viele Behandlungsmöglichkeiten und mögliche Hilfsmittel zur Verfügung. Bevor operative Behandlungsmethoden in Betracht gezogen werden, erfolgt zunächst eine Therapie mit konservativen Maßnahmen. Mit Beckenbodentraining – bei Bedarf mit Biofeedback oder Unterstützung durch gezielte Elektrostimulation – lässt sich die Kontrolle über die Blase bei Belastungsinkontinenz zurückgewinnen. "Manche finden das Training anfangs schwierig, weil es um Muskeln im Körperinneren geht, die man kaum spürt. Die Vorstellung, bei voller Blase den Urin zurückzuhalten, hilft dabei, sich die Muskeln bewusst zu machen", weiß Bernd Harnisch Leiter der Physiotherapie im Helios Spital Überlingen. Der Vorteil: Das gezielte Anspannen und Entspannen der Beckenbodenmuskulatur lässt sich auch unauffällig und unbemerkt in den Alltag integrieren. Dabei sollten jedoch keine anderen Muskeln, wie etwa die Gesäß- oder Bauchmuskeln, angespannt werden.
Ergänzend hierzu können auch verhaltenstherapeutische Ansätze wie Toiletten- oder Blasentraining, Ernährungsberatungen sowie das Pflegen eines Blasentagebuchs zum gewünschten Erfolg führen. Diese Maßnahmen können bei Bedarf und nach Absprache mit dem behandelnden Arzt durch eine medikamentöse Therapie ergänzt werden. Um die Lebensqualität von Patient:innen zu sichern, stehen zusätzlich verschiedenste Hilfsmittel zur Verfügung wie Vorlagen, Slipeinlagen oder Blasenkatheter.
Operative Behandlungsmethoden
Einzigartige Methode: Wenn Blase oder Darm einen Schrittmacher brauchen
Bringen die konservativen Behandlungsmethoden nicht den nötigen Erfolg, so können operative Therapieansätze in Erwägung gezogen werden. Dr. Matthias Goos, Chefarzt der Allgemein- und Viszeralchirurgie an der Helios Klinik Müllheim, hilft Patient:innen bei Harn-oder Stuhlinkontinenz mit einem bislang einmaligen Verfahren.
Die elektrische Stimulation der Nerven im Beckenbereich ist für viele Patient:innen der Ausweg aus einer jahrelangen Leidensgeschichte: Bei der sogenannten Sakralnervenstimulation wird im Bereich des Beckens eine Sonde implantiert. Ähnlich wie bei einem Herzschrittmacher stimulieren elektronische Impulse dann das Nervengeflecht im Beckenboden und kontrollieren die Ausscheidungen.
„Das Besondere an der Methode ist, dass wir während der Operation mithilfe von Computer-tomographie-Bildern die Lage der Sonde besonders präzise bestimmen können. Weil eine örtliche Betäubung dafür ausreicht, spüren die Patientinnen und Patienten, welche Körperregion gerade auf die elektronischen Testimpulse anspricht“, erklärt Dr. Matthias Goos. Durch die direkte Rückmeldung der Patient:innen werden unnötige Implantationsversuche vermieden.
Minimalinvasiver Eingriff bei Dranginkontinenz
Dranginkontinenz ist eine besondere Form der Inkontinenz und besonders für viele Frauen ein Problem. Geburten, schweres Heben, ein schwaches Bindegewebe und der Alterungsprozess können Gründe sein. Bei plötzlichen Bewegungen, wie Husten oder Niesen, kann es zu einem Verrutschen der Harnröhre kommen, sodass diese nicht mehr dicht ist und Urin unbeabsichtigt entlässt. In diesem Fall kann die Cesa/Vasa-Methode, die Erneuerung der hinteren Haltebänder des Beckenbodens, helfen.
In den mittleren Lebensjahren kommt es bei vielen Frauen zu einer Dehnung der Bänder, die sich kaum dauerhaft aufhalten lässt. Jedoch gibt es gegen Dranginkontinenz keine wirksamen Medikamente und auch eine konsequente Beckenbodengymnastik kann nicht in allen Fällen helfen. Die Ceva/Vasa-Methode arbeitet mit einer sehr stabilen Verankerung der neuen Bänder im Bindegewebe. Das laparoskopische Vorgehen mit winzigen Instrumenten durch vier kleine Schnitte in der Bauchdecke ist die bevorzugte Operationsmethode. Mit den winzigen Geräten gelangen Ärzt:innen sehr gut an das Operationsfeld heran. Vorsichtig wird der Darm zur Seite geschoben und die neuen Bänder im Bindegewebe am Knochen befestigt. Die Operation dauert etwa drei Stunden.
Vorteile des minimalinvasiven Eingriffs sind:
- Geringere Wundprobleme
- Kontinenz (die Fähigkeit, willkürlich und zu passender Zeit an einem geeigneten Ort die Blase und den Darm zu entleeren)
- Mehr Lebensqualität
- Kein ständiges nächtliches Wasserlassen