Im Unterschied zu herkömmlichen Lungenoperationen wird der Patient nicht künstlich über einen Schlauch beatmet, sondern bleibt während des Eingriffs in spontaner Eigenatmung. Diese Technik wird insbesondere bei schwerkranken Patientinnen und Patienten angewandt. Sie hat eine geringere Belastung für Herz und Lunge zur Folge und reduziert potenzielle Komplikationen durch künstliche Beatmung. Durch die Kombination aus regionaler Betäubung, Sedierung und kontrollierter Spontanatmung kann der Eingriff deutlich schonender erfolgen. „Dieser Eingriff ist nur möglich, wenn mehrere hochspezialisierte Fachbereiche perfekt zusammenarbeiten“, sagt der Leitende Oberarzt der Chirurgie, Dr. Hussein Abdallah. Entscheidend sei das präzise Zusammenspiel von Thoraxchirurgen, Pneumologen und Anästhesisten.
Während die Thoraxchirurgen den minimalinvasiven Eingriff vornehmen, sorgen die Pneumologen für die exakte Diagnostik und Indikationsstellung. Gleichzeitig übernehmen die Anästhesisten eine besonders anspruchsvolle Aufgabe: Sie gewährleisten die sichere Analgosedierung des Patienten, ohne die Spontanatmung zu beeinträchtigen. „Das Management der Narkoseführung bei einem solchen Eingriff ist sehr komplex und bedarf viel Erfahrung in der Thoraxanästhesie“, erklärt der Chefarzt der Anästhesie, Intensivmedizin und Schmerztherapie, Dr. Jörg Werner.
Eingriff für Hochrisiko-Patienten
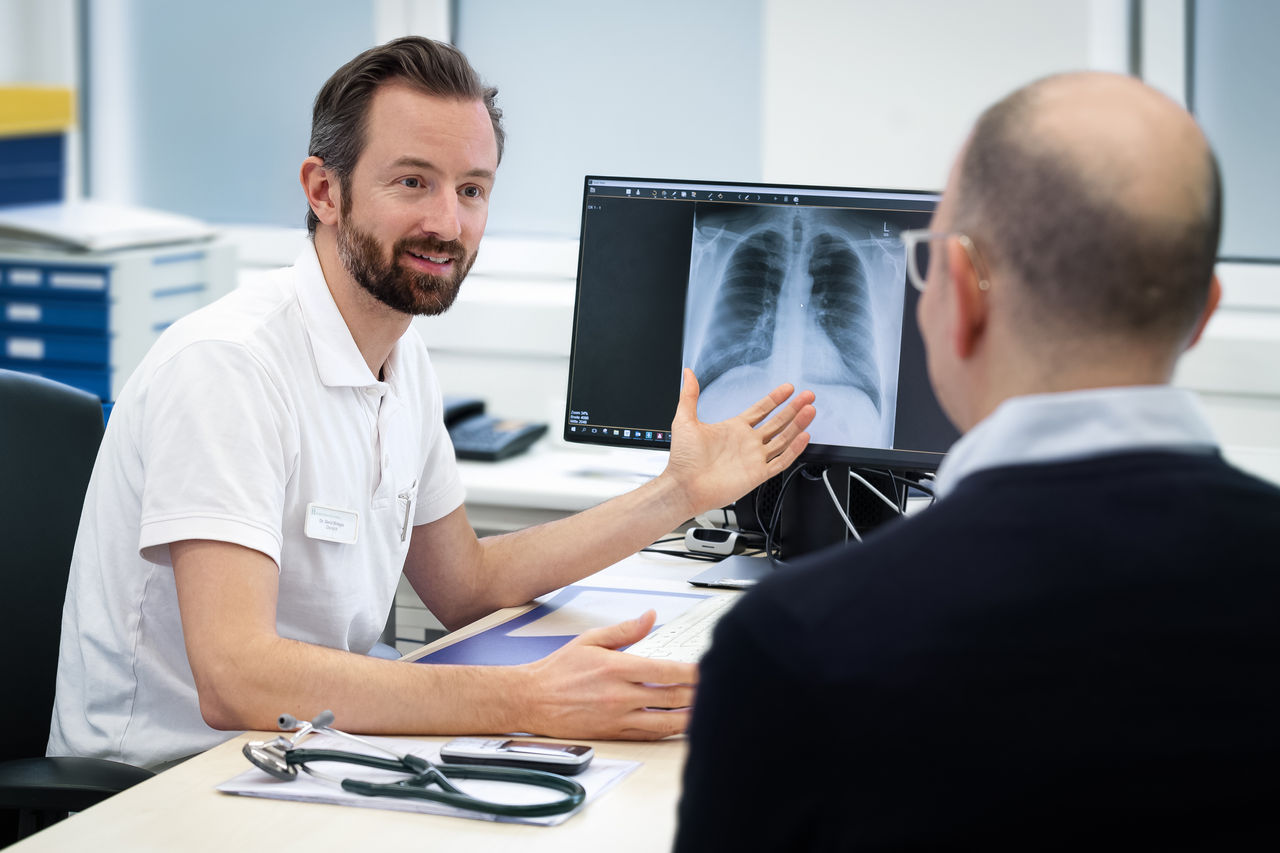
Heino Rechten hat von dieser modernen Operationsmethode für Hochrisiko-Patienten profitiert. Der 59-Jährige zog vor fünf Jahren aus Niedersachsen nach Barth, „weil mir die Luft am Wasser guttut“, wie er selbst sagt. Er ist bereits seit längerer Zeit wegen seiner schweren Lungenerkrankung in Betreuung bei einem niedergelassenen Lungenarzt. Sein Gesundheitszustand hatte sich jedoch zunehmend verschlechtert. Neben Asthma war sein Lungenvolumen stark eingeschränkt und lag zuletzt nur noch bei 48 Prozent. Er klagte über Luftnot und war nur wenig belastbar. Um die Ursache seiner Beschwerden und die genaue Art der Lungenvernarbung (Fibrose) exakt zu bestimmen, war eine Gewebeprobe der Lunge erforderlich. „Aufgrund der besonderen Erkrankung war die Entnahme einer relativ großen Probe aus der Lunge erforderlich. Durch die Erkrankungsschwere und der stark eingeschränkten Lungenfunktion wäre die Entnahme einer so großen Probe mittels Bronchoskopie für den Patienten mit einem hohen Risiko verbunden“, macht Pneumologie-Chefarzt Dr. Christian Warnke deutlich. „Um dennoch eine sichere und präzise Diagnostik zu ermöglichen, brauchte es einen minimalinvasiven Zugang von außen. Gerade in solchen Fällen bietet die NI-VATS die Möglichkeit, eine notwendige Gewebeentnahme besonders schonend durchzuführen, ohne den Patienten durch eine Vollnarkose zusätzlich zu belasten.“
Kaum Beschwerden und schnelle Erholung
Für Heino Rechten verlief der Eingriff so schonend wie geplant. „Ich habe von der Operation und dem eigentlichen Eingriff gar nichts mitbekommen. Schmerzen hatte ich auch keine“, berichtet er. Bereits nach fünf Tagen konnte er das Krankenhaus wieder verlassen, wobei bis zu zehn Tage bei vergleichbaren Eingriffen notwendig sein können. Besonders beeindruckt zeigte sich der Patient von der Betreuung: „Ich wurde sehr gut aufgeklärt und behandelt. Ich war sehr froh, dass Dr. Abdallah, wie versprochen, direkt nach dem Eingriff meine Frau angerufen und sie über den Verlauf informiert hat. Das hat uns ein sehr gutes Gefühl gegeben.“ Nun wartet er auf das histologische Ergebnis der Gewebeprobe.
Hochmoderne Medizin wohnortnah
„Der erstmalige Einsatz dieser Operationsmethode ist weit mehr als ein medizinischer Einzelfall. Sie zeigt, dass hochmoderne thoraxchirurgische Verfahren auch in der Region wohnortnah angeboten werden können“, ordnet Prof. Matthias Birth, Ärztlicher Direktor und Chirurgie-Chefarzt des Klinikums ein. Darauf könnten alle Beteiligten stolz sein. Denn hinter diesem Erfolg stehe nicht die Leistung eines Einzelnen, sondern das Engagement eines interdisziplinären Teams, das modernste Medizin in Vorpommern-Rügen verfügbar macht.