Sekretariat: 05021 9210-3020
Montags bis donnerstags von 08:00 bis 16:00 Uhr
Freitags von 08:00 bis 12.00 Uhr
In unserer Fachabteilung sind Sie in jeder Lebensphase bestens aufgehoben. Wir vereinen alle Spezialgebiete der Frauenheilkunde unter einem Dach und bieten Ihnen medizinische Betreuung auf höchstem Niveau – mit Herz und modernster Expertise.

Die Gebärmutter (Uterus) ist ein Hohlorgan. Während der Schwangerschaft wächst in ihr das Kind heran. Die Eierstöcke (Ovarien) liegen zu beiden Seiten der Gebärmutter. Sie enthalten die Eizellen und produzieren verschiedene Hormone, die den Monatszyklus aufrechterhalten. Schmerzen und starke Monatsblutungen können Hinweise auf Erkrankungen von Gebärmutter und Eierstöcken sein.
Wir behandeln in unserer Klinik unter anderem:
- Endometriose
- Myome
- Zysten
- Polypen
- Gebärmuttersenkungen
- Gebärmutterentzündungen
- Eierstockentzündungen
Bei Verdacht auf Gebärmutter- oder Eierstockerkrankungen behandelt unser Team der Gynäkologie Sie sowohl im akuten Notfall als auch nach Überweisung von Ihrem Facharzt mit einer geplanten Operation. Am Anfang der Behandlung steht dabei ein ausführliches Gespräch. Wir befragen Sie umfassend zu Ihrem Gesundheitszustand, möglichen Erkrankungen in der Familie und Ihrer Familienplanung. Danach untersuchen wir Sie. Dabei überprüfen wir den Zustand Ihrer Gebärmutter, der Scheide und des Beckenbodens und machen ggf. einen Abstrich, der anschließend im Labor untersucht wird. Mithilfe von Ultraschalluntersuchungen können wir Auffälligkeiten an den Eierstöcken, den Eileitern und der Gebärmutter erkennen.
Damit wir mögliche Frühformen bösartiger Erkrankungen der Gebärmutterschleimhaut sowie Neubildungen und Veränderungen der Gebärmutter untersuchen können, nutzen wir die Spiegelung der Gebärmutterhöhle (Hysteroskopie). Zur Untersuchung von Bauchschmerzen, Eierstockzysten oder Myomen kann auch eine Spiegelung der Bauchhöhle (Laparoskopie) notwendig sein. In einigen Fällen ist eine Operation zur Behandlung der Erkrankung notwendig. Welche Art der Operation für Sie in Frage kommt, entscheiden wir individuell abhängig von der Art der Erkrankung, möglichen Begleiterkrankungen sowie Ihrem Allgemeinzustand.
Wir behandeln in unserer Klinik unter anderem
- Gebärmutterhalskrebs (Zervixkarzinom)
- Eierstockkrebs (Ovarialkarzinom)
- Gebärmutterschleimhautkrebs (Endometriumkarzinom)
- Krebs der Schamlippen (Vulvakarzinom) und der Scheide (Vaginalkarzinom)
- Brustkrebs (Mammakarzinom)
Untersuchung
Am Anfang der Behandlung steht immer ein ausführliches Gespräch mit Ihnen. Darin befragen wir Sie umfassend zu Ihrem Gesundheitszustand, möglichen Erkrankungen in der Familie und Ihrer Familienplanung. Danach untersuchen wir Sie. Die Untersuchungen richten sich dabei individuell nach Ihrer vermuteten Erkrankung. Dabei überprüfen wir den Zustand Ihrer Gebärmutter, der Scheide und des Beckenbodens und machen ggf. einen Abstrich, der anschließend im Labor untersucht wird. Mithilfe von Ultraschalluntersuchungen können wir Auffälligkeiten an den Eierstöcken, den Eileitern und der Gebärmutter erkennen. Außerdem entnehmen wir eine Blutprobe, die im Labor untersucht wird.
Damit wir mögliche Frühformen bösartiger Erkrankungen der Gebärmutter untersuchen können, nutzen wir auch die Spiegelung der Gebärmutterhöhle (Hysteroskopie). Während der Untersuchung entnehmen wir zudem Gewebeproben, und auch kleine operative Maßnahmen sind möglich. Durch eine Spiegelung der Bauchhöhle (Laparoskopie) können Gebärmutter, Eileiter und Eierstöcke begutachtet und untersucht werden. Dabei können wir ebenfalls Gewebeproben entnehmen und kleine operative Eingriffe vornehmen.
Behandlung
Die Behandlung der Krebserkrankung ist jeweils abhängig von der Art und Größe des Tumors, dem individuellen Gesundheitszustand der Patientin sowie davon, ob mögliche Tochtergeschwulste (Metastasen) vorhanden sind. Unter anderem im Rahmen unserer Tumorkonferenz stimmen wir die Behandlung der Patientin mit den anderen beteiligten Fachbereichen ab. Gemeinsam legen wir einen individuellen Therapieplan für Sie fest.
Harninkontinenz ist der ungewollte Verlust von Urin. Die austretende Menge kann sehr gering, aber auch erheblich sein. Inkontinenz kann sich in verschiedenen Formen äußern. Dazu gehören Belastungsinkontinenz, Dranginkontinenz und Überlaufinkontinenz. Außerdem kommen Mischformen zwischen den verschiedenen Arten der Blasenschwäche vor. Um Ihnen bei einer Beckenbodenschwäche und daraus folgenden Harninkontinenz im Alltag wieder mehr Sicherheit zu geben, bieten wir Ihnen verschiedene Behandlungsmethoden an.
Untersuchung
Wir behandeln Beckenbodenschwäche je nach Art und Ausprägung der Erkrankung. Durch Gespräche und umfangreiche Untersuchungen bestimmen wir die genaue Ursache der Erkrankung. Dazu untersuchen wir den Beckenboden, und ob Gebärmutter oder Scheide sich gesenkt haben. Mithilfe von Ultraschalluntersuchungen können wir außerdem Auffälligkeiten an den Nieren, den ableitenden Harnwegen, der Harnblase und den Beckenorganen feststellen. Durch eine urodynamische Messung, auch Blasendruckmessung genannt, überprüfen wir die funktionellen Abläufe im Harntrakt. Bei einer Blasenspiegelung (Zystoskopie) wird das Innere der Blase mit einem speziellen dünnen optischen Gerät untersucht.
Behandlung
Zunächst behandeln wir Beckenbodenschwäche durch verschiedene nicht-operative Therapieansätze, wie Beckenbodengymnastik, Entspannungsübungen, Blasen- oder Toilettentraining sowie Medikamente. Helfen diese nicht in gewünschtem Maße, besteht auch die Möglichkeit einer Operation. Welche Art der Operation für Sie in Frage kommt, entscheiden wir individuell abhängig von der Art der Beckenbodenschwäche, möglichen Begleiterkrankungen sowie Ihrem Allgemeinzustand. Bei einer Inkontinenz besteht die Möglichkeit der Unterspritzung der Harnröhre mit Hyaluronsäure oder einer so genannten Bandoperation. Bei Senkungen verlagern wir die Organe zurück an ihre ursprüngliche Stelle und überbrücken den geschwächten Beckenboden entweder durch körpereigenes Gewebe, durch ein biologisches Transplantat oder ein synthetisches netzartiges Gewebe (Implantat).
Bemerken Frauen Veränderungen in ihrer Brust oder stellen Ärzte diese fest, sind viele Betroffene und ihre Angehörigen sehr besorgt. Doch nicht alle Veränderungen sind gleichbedeutend mit Brustkrebs. Gutartige Erkrankungen des Brustgewebes treten deutlich häufiger auf als bösartige. Um Veränderungen in Ihrer Brust und deren Ursache feststellen, nutzen wir eine Reihe von Untersuchungen.
Wir behandeln in unserer Klinik unter anderem
- Brustentzündungen
- Zysten
- Fibroadenome
- Mastopathie
- Krebserkrankungen
Untersuchung
Bei der Tastuntersuchung tastet der Arzt Ihre Brust ab. Dazu kommen verschiedene bildgebende Verfahren wie ein Brust-Ultraschall, eine Mammographie oder eine Magnetresonanztomographie, die dem Arzt Aufschluss über den Knoten und seine Beschaffenheit geben. Außerdem entnehmen wir ggf. eine Blutprobe. Bei Absonderungen der Brust führen wir eine Galaktographie durch. Bei unklaren oder verdächtigen Befunden dient eine Gewebeentnahme (Biopsie) der weiteren Diagnose. Dabei entfernen wir Ihnen unter örtlicher Betäubung ein kleines Stück Gewebe aus der verdächtigen Brustregion. Anschließend untersucht das Labor die Probe.
Behandlung
Gutartige Veränderungen der Brust (Brustentzündungen, Zysten, Fibroadenome, Mastopathie) behandeln wir medikamentös oder ggf. operativ. Diagnostizieren wir eine Brustkrebserkrankung, schließen sich verschiedene Folgeuntersuchungen an (Blutuntersuchungen, Computertomographie, Ultraschalluntersuchung). Hiermit können wir Art und Größe des Tumors feststellen. Im Rahmen unserer Tumorkonferenz legen wir mit allen beteiligten Spezialisten den für Sie individuell besten Behandlungsweg fest. Dabei berücksichtigen wir auch Ihre Wünsche. Die Behandlung von Brustkrebs besteht in der Regel aus einem operativen Eingriff, einer medikamentösen Therapie sowie einer Strahlentherapie.
Die Endometriumablation, die Verördung der Gebärmutter-Körper-Schleimhaut, ist eine sanfte Methode zur Abhifle bei starker Regelblutung.
Mit dieser Übersicht möchten wir Ihnen erste Informationen zu möglichen Ursachen und Behandlungsoptionen bei verstärkter Monatsblutung an die Hand geben.

Eine stark ausgeprägte Menstruation kann zu vielfältigen körperlichen Beschwerden im Alltag führen – von Erschöpfung bis hin zu Schmerzen und Einschränkungen in der Lebensqualität. Je nach Ursache stehen unterschiedliche Behandlungsansätze zur Verfügung, die individuell auf Sie abgestimmt werden.
Eine verstärkte Monatsblutung kann durch verschiedene Faktoren bedingt sein. Zu den häufigeren Ursachen zählen:
Eine verdickte Gebärmutterschleimhaut, z. B. durch hormonelle Veränderungen
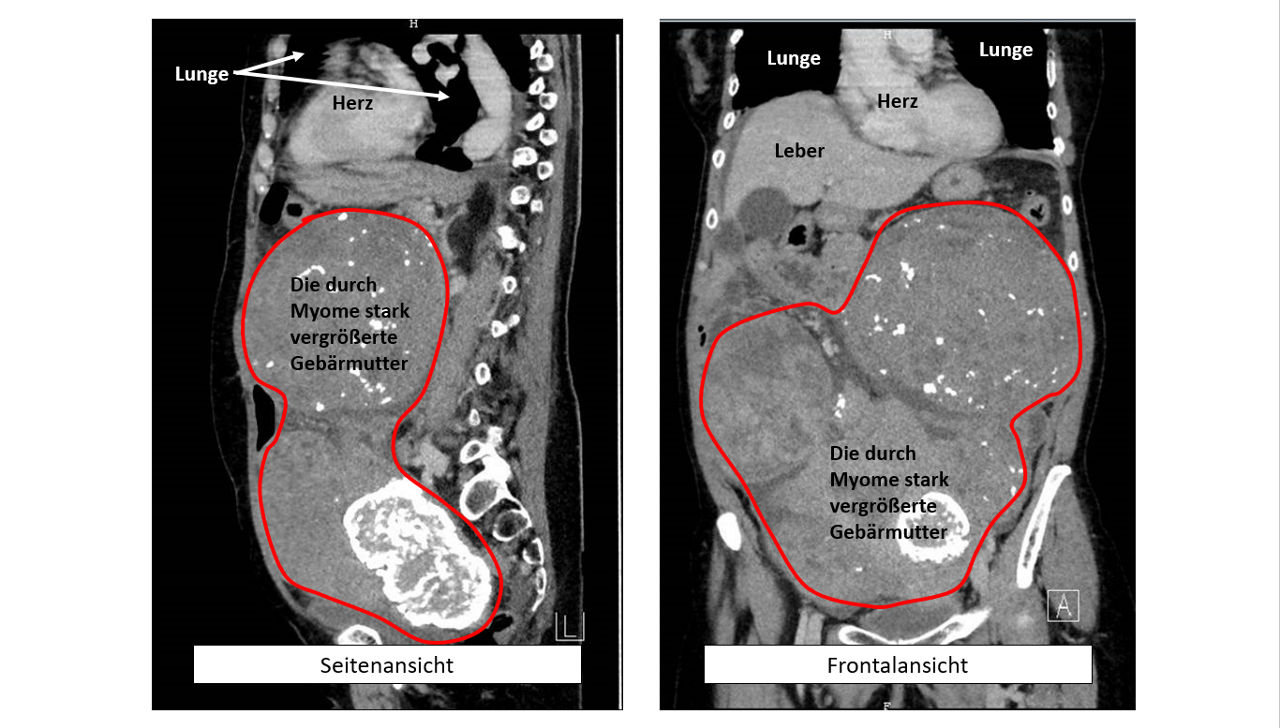
Vergrößerung der Gebärmutter (z. B. durch gutartige Muskelknoten)
Entzündliche Veränderungen
Endometriose (Gebärmutterschleimhaut außerhalb der Gebärmutterhöhle)
Polypen oder andere gut- und bösartige Veränderungen
Gerinnungsstörungen
Die Auswahl einer geeigneten Therapie richtet sich nach der jeweiligen Ursache, dem Ausmaß der Beschwerden sowie der persönlichen Lebensplanung. Ziel aller Behandlungen ist es, die Blutungsstärke zu normalisieren und die Lebensqualität deutlich zu verbessern.
Folgende Behandlungsansätze stehen zur Verfügung:
Medikamentöse Therapie, z. B. durch hormonelle Präparate
Hormonspirale mit kontinuierlicher Wirkstofffreisetzung
Ausschabung (Kürettage) der Gebärmutterschleimhaut
Endometriumablation – hierbei wird die Gebärmutterschleimhaut dauerhaft entfernt oder zerstört. Es stehen mehrere Verfahren zur Verfügung:
Abtragung mit elektrischer Schlinge
Rollerball-Technik
Thermische Verfahren (z. B. Ballonkatheter)
Moderne Netzverfahren mit gezielter Energieabgabe
Operative Gebärmutterentfernung, ggf. unter Erhalt des Gebärmutterhalses
Die Endometriumablation mit Netztechnologie bietet eine besonders präzise und schonende Methode zur Behandlung starker Regelblutungen – insbesondere bei Patientinnen mit abgeschlossener Familienplanung. Durch die gezielte Energieabgabe über ein feinmaschiges Netz wird die Schleimhaut gleichmäßig und kontrolliert behandelt. In vielen Fällen führt dies zu einer deutlichen Reduktion oder sogar zum Ausbleiben der Monatsblutung.
Wichtige Hinweise
Die Endometriumablation ist keine Verhütungsmethode. Eine sichere Empfängnisverhütung bleibt auch nach dem Eingriff erforderlich.
Eine Schwangerschaft nach dem Eingriff ist nicht empfohlen und kann mit gesundheitlichen Risiken verbunden sein. Daher eignet sich das Verfahren ausschließlich für Frauen, die ihre Familienplanung abgeschlossen haben.
Nach ausführlicher Untersuchung und Beratung wird ein Operationstermin vereinbart. Zunächst erfolgt eine Gebärmutterspiegelung mit Gewebeentnahme, um krankhafte Veränderungen auszuschließen.
Der eigentliche Eingriff findet in Vollnarkose statt:
Erweiterung des Gebärmutterhalses
Vermessung der Gebärmutterhöhle
Einführung und Entfaltung des Behandlungsnetzes
Behandlung der Schleimhaut durch individuell angepasste Energiezufuhr (Dauer: ca. 1½ Minuten)
Entfernung des Netzes
Nach dem Eingriff kann es zu leichten Schmerzen oder krampfartigen Beschwerden im Unterbauch kommen, die in der Regel mit üblichen Schmerzmitteln gut behandelbar sind. Die meisten Patientinnen fühlen sich nach wenigen Tagen wieder fit für leichte Alltagsaktivitäten. Auf Baden, Schwimmen und Geschlechtsverkehr sollte für etwa 1–2 Wochen verzichtet werden.
Bitte nehmen Sie bei folgenden Beschwerden frühzeitig ärztlichen Kontakt auf:
Fieber über 38 °C
Anhaltende oder starke Schmerzen
Übelkeit, Erbrechen, Kreislaufbeschwerden
Ungewöhnlicher Ausfluss oder auffällige Blutungen
Probleme beim Wasserlassen oder Stuhlgang
Wie bei jedem medizinischen Verfahren können auch bei der Endometriumablation unerwünschte Entwicklungen auftreten, z. B.:
Unzureichende oder ausbleibende Wirkung
Bildung von Verwachsungen in der Gebärmutter
Erschwerte spätere Diagnostik
In seltenen Fällen kann eine spätere Gebärmutterentfernung erforderlich werden
Ob diese Therapieform für Sie persönlich geeignet ist, wird im ärztlichen Beratungsgespräch eingehend geklärt.
Wir hoffen, Ihnen mit diesen Informationen einen ersten Überblick gegeben zu haben. Für alle weiteren Fragen stehen wir Ihnen gerne zur Verfügung.
Ob im Notfall oder nach Zuweisung Ihres niedergelassenen Arztes, unser Team der gynäkologischen Abteilung bietet Ihnen ein umfassendes diagnostisches und therapeutisches Behandlungsangebot.
![Chefarzt Gynäkologie . [ (c) Christian Wyrwa, Diplom-Foto-Designer (FH), Burgwedeler Str. 91D , 30916 Isernhagen (bei Hannover), Germany, E-Mail: info@wyrwa-foto.de, Tel: +49-511-3945254, Fax:+49-511-1233545, Mobil: +49-171-8340094, 7 % MwSt, St.Nr.: DE 1800903836, Bankverbindung: IBAN: DE03250501800900437952; BIC: SPKHDE2HXXX:, Jegliche Verwendung ausserhalb einer journalistischen bedarf einer gesonderten Freigabe.Es gelten ausschließlich meine Geschäftsbedingungen (AGB). (Diese können eingesehen werden unter: http://www.wyrwa-foto.de/Wyrwa-AGB/Wyrwa_AGB.pdf ) Dieses Lichtbildwerk ist gesetzlich geschuetzt. Nachdruck, Veroeffentlichung und Verwendung nur gegen Honorar (mindestens MFM Liste 2015), Belegexemplar und Autorennennung.: "Foto: Christian Wyrwa" , www.freelens.com/clearing/, kein Modelrelease vorhanden, no modelrelease] [#0,26,121#]](https://s7g10.scene7.com/is/image/heliosgesundheit/HEL-Mittelweser-Gyn%C3%A4kologie?qlt=85&ts=1738964188143&dpr=off)
Mithilfe einer Ultraschalluntersuchung können sowohl die inneren Geschlechtsorgane als auch die Brüste untersucht und Veränderungen erkannt werden. Dafür legen wir den sogenannten Schallkopf auf die Haut über der betreffenden Körperstelle auf. Zur Untersuchung von Gebärmutter und Eierstöcken nutzen wir auch eine vaginal eingeführte Sonde.
Bei der Spiegelung der Bauchhöhle (Laparoskopie) führen wir über einen kleinen Schnitt in der Bauchdecke ein Sichtgerät mit Videokamera (Endoskop) in den Bauch ein. Damit der Arzt einen freieren Blick hat, wird die Bauchhöhle zuvor mit Kohlensäuregas aufgefüllt, sodass sich die Bauchdecke hebt. Über die Videokamera können wir anschließend die Organe betrachten und krankhafte Veränderungen beurteilen. Mithilfe von ein bis zwei weiteren kleinen Schnitten in der Bauchdecke können wir anschließend chirurgische Instrumente in den Bauch einführen, um Gewebeproben zu entnehmen und kleine operative Maßnahmen durchzuführen.
Bei der Spiegelung der Gebärmutterhöhle (Hysteroskopie) führen wir unter örtlicher Betäubung oder Narkose ein dünnes Instrument durch die Scheide in die Gebärmutterhöhle ein. Um die Sichtverhältnisse in der Gebärmutter zu verbessern, wird diese mit Flüssigkeit oder mit Kohlensäuregas leicht aufgedehnt. Durch das Hysteroskop schiebt der Arzt eine kleine Kamera und Lichtquelle in die Gebärmutter. Über die Videokamera können wir anschließend die Gebärmutter betrachten und krankhafte Veränderungen beurteilen. Außerdem können wir über das Hysteroskop chirurgische Instrumente einführen, um Gewebeproben zu entnehmen und kleine operative Maßnahmen durchzuführen.
Bei einer Biopsie handelt es sich um eine Gewebeentnahme, die wir immer dann durchführen, wenn eine feingewebliche (histologische) Untersuchung einer Veränderung notwendig oder hilfreich ist. Dies ist besonders dann der Fall, wenn unklar ist, ob es sich bei einem tastbaren Befund um eine gut- oder bösartige Veränderung des Gewebes handelt.
Bei der Mammographie werden Röntgenaufnahmen von der Brust angefertigt. Dabei machen wir pro Brust zwei Röntgenaufnahmen. Um die Strahlungsbelastung so gering wie möglich zu halten und möglichst detaillierte Aufnahmen zu gewinnen, wird die Brust während der Untersuchung etwas flachgedrückt. Dann wird das Brustgewebe jeweils einmal von oben nach unten und einmal von innen unten nach außen oben geröntgt. Wir setzten dazu ein digitales Speicherfoliensystem ein.
Bei der Galaktographie handelt es sich um ein röntgenologisches Verfahren. Bei dieser Untersuchung stellen wir die Milchgänge der weiblichen Brust mithilfe von Röntgenkontrastmitteln dar, um krankhafte Veränderungen zu erkennen.
(05021) 9210-6600
Die Helios Kliniken Mittelweser laden am 4. Dezember 2025 um 18:30 Uhr zu einem öffentlichen Vortrag über Senkungsbeschwerden und Harninkontinenz in den Konferenzraum 3. OG ein. Chefarzt Dr. Mathias Uhlig erklärt Ursachen, Symptome und moderne Behandlungsmöglichkeiten – und macht Betroffenen Mut, sich frühzeitig Hilfe zu holen. Eine Anmeldung ist nicht erforderlich.
Seltene Operation während der Schwangerschaft: In den Helios Kliniken Mittelweser in Nienburg entfernte Chefarzt Dr. Mathias Uhlig eine zehn Zentimeter große Eierstockzyste (ein sog. Teratom, oder auch „falscher Zwilling“ genannt) bei einer schwangeren Patientin. Trotz des riskanten Eingriffs konnte die Schwangerschaft erhalten bleiben. Ein medizinischer Ausnahmefall mit glücklichem Ausgang: Die kleine Frida kam mit 3.370 Gramm Geburtsgewicht gesund zur Welt.
Mindestens zehn Prozent der menstruierenden Frauen leiden an so starken Blutungen, dass sie den Alltag erheblich beeinträchtigen. Die Helios Kliniken Mittelweser bieten ab sofort eine moderne und schonende Methode zur Behandlung von Blutungsanomalien bei Patientinnen mit abgeschlossenem Kinderwunsch an. Die sogenannte Goldnetz-Verödung der Gebärmutterschleimhaut stellt eine risikoarme Alternative zur Gebärmutterentfernung dar und überzeugt durch eine hohe Erfolgsquote sowie kurze Erholungszeiten.
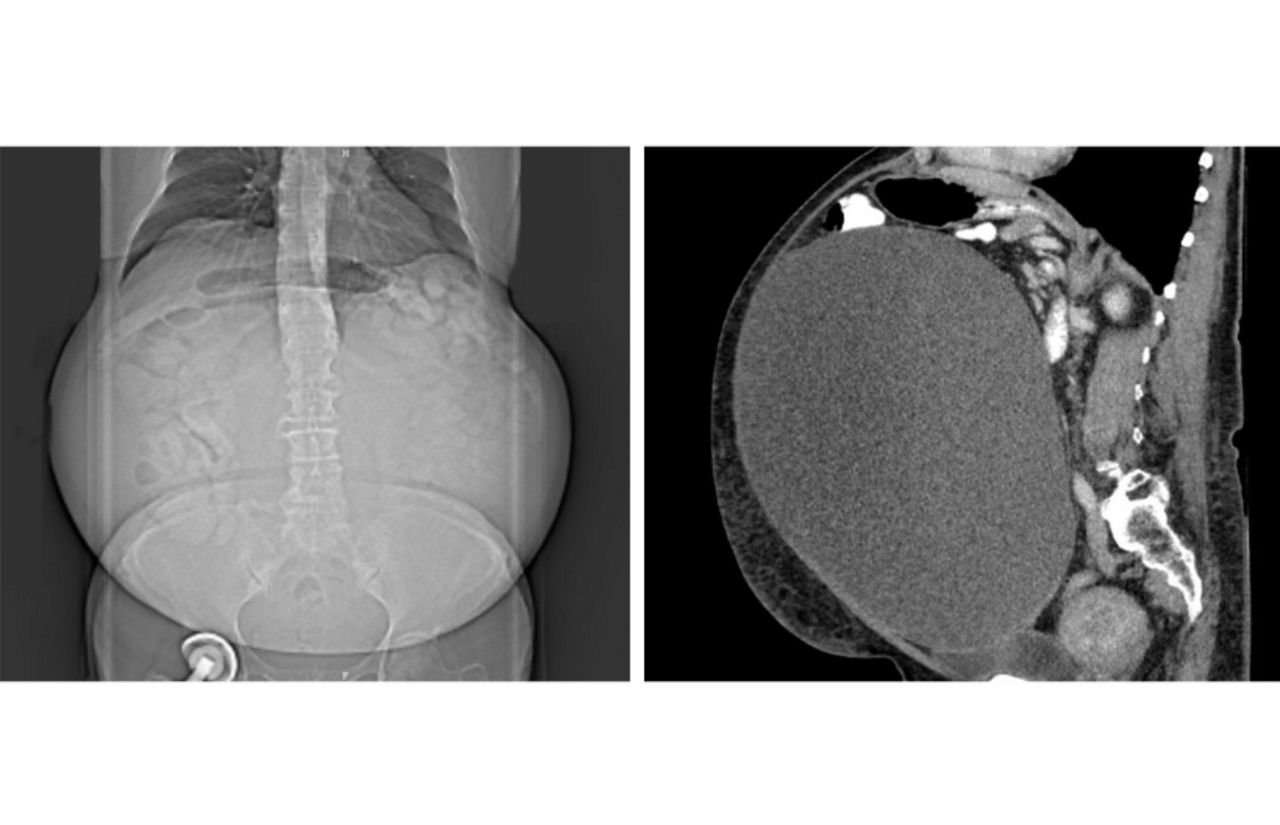
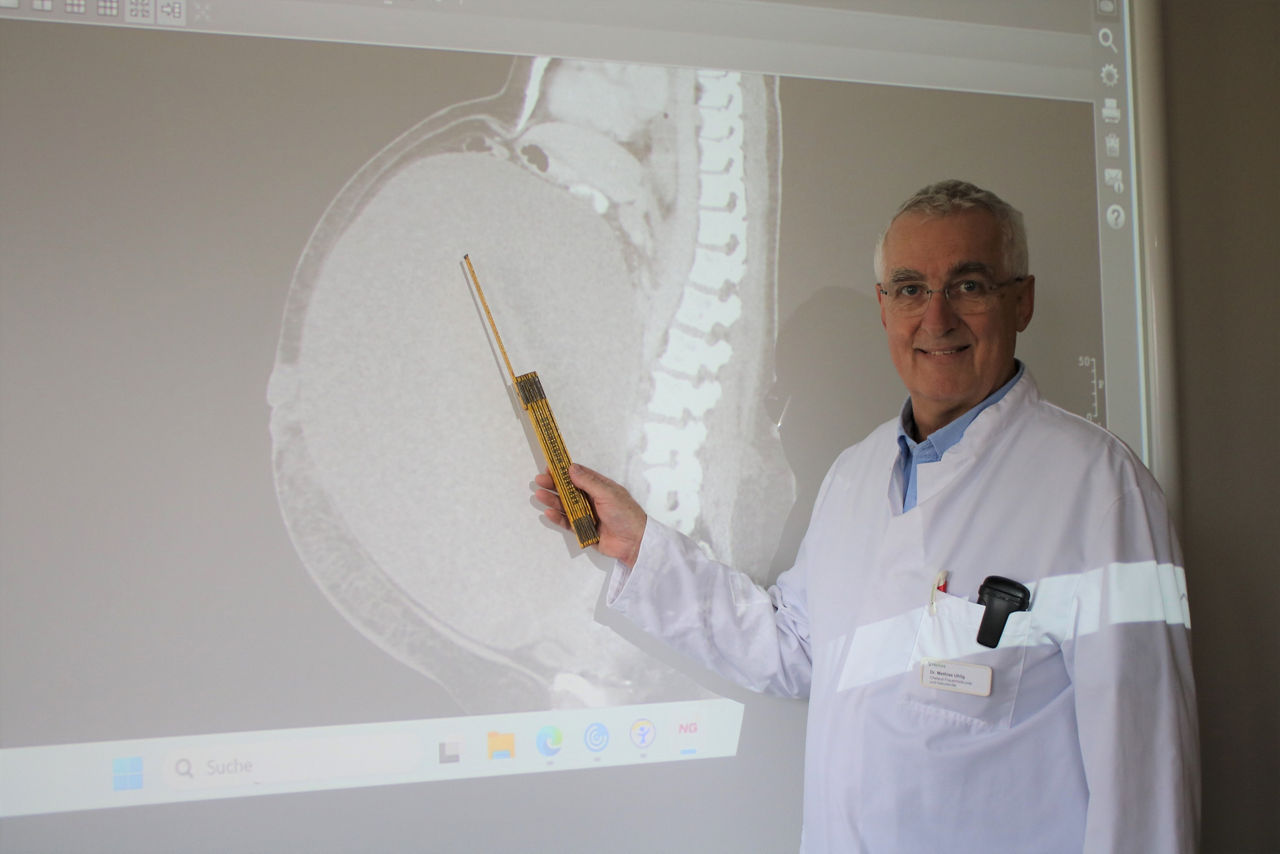
Innerhalb von nur zwei Monaten wurden in den Helios Kliniken Mittelweser zwei übergroße Eierstocktumoren erfolgreich entfernt – ein medizinisch äußerst seltener Fall. Die Tumoren wogen 18 bzw. 15 Kilogramm und hatten jeweils rund 30 Zentimeter Durchmesser. Beide Patientinnen stammen aus dem Landkreis Nienburg und wurden von Chefarzt Dr. Mathias Uhlig operiert. Bei der aktuellen Patientin blieb der Tumor trotz seiner Größe lange unbemerkt. Die Diagnose: Ein sog. Borderline-Tumor, eine Sonderform der bösartigen Eierstocktumore, der zwar eine Folgeoperation erfordert, aber keine Chemotherapie notwendig macht.
In den Helios Kliniken Mittelweser wurde einer 48-jährigen Patientin ein 18,5 kg schwerer Eierstocktumor entfernt. Dieser war über Jahre gewachsen und hatte bereits Organe verdrängt sowie die untere Hohlvene komprimiert. Chefarzt Dr. Mathias Uhlig warnt vor den Risiken unerkannter Eierstocktumoren und betont die Wichtigkeit regelmäßiger gynäkologischer Untersuchungen. Auch die Patientin ruft dazu auf, Vorsorgetermine ernst zu nehmen – ein früherer Eingriff hätte die Operation deutlich erleichtert.
Im Rahmen der Frühjahrsreihe der Patientenvorträge an den Helios Kliniken Mittelweser macht Dr. Mathias Uhlig, Chefarzt für Gynäkologie und Geburtshilfe der Helios Kliniken Mittelweser, mit seinem Vortrag den Anfang. Er referiert am Montag, den 24.02.2025, zum Thema Harninkontinenz bei Frauen. Der Vortrag findet in der Zeit von 18:30 Uhr bis 20:00 Uhr im Konferenzraum 3. OG der Nienburger Helios Klinik statt, bei dem Betroffene ebenfalls im Anschluss Fragen stellen können. Eine vorherige Anmeldung ist nicht notwendig.