„Haben Sie wirklich mein Gehirn gesehen?“ Linda ist neugierig. „Wie sah es aus?“ 14 Tage ist es her, dass sie am Gehirn operiert wurde. Für einige Stunden waren ihre „grauen Zellen“ im OP-Saal 1 des Helios Klinikums Erfurt sichtbar. Grau waren sie natürlich nicht, eher rosig. Eigentlich genau so, wie man sie sich vorstellt.

Damit Linda ihr Gehör nicht verliert
Eine Gehirn-Operation soll die Tumorerkrankung der 12-jährigen Linda lindern und ihr Gehör erhalten. Was bedeutet ein solcher Eingriff für die junge Patientin? Und was für die Operateure? Wir haben Linda bei ihrem Eingriff begleitet.

Jetzt, zu Hause im vogtländischen Reichenbach, sind die ersten Haare über ihrer Operationswunde hinter dem linken Ohr nachgewachsen. Einen schönen Zopf hat ihre Mutter geflochten und ihr geraten, die Wunde nicht zu verstecken, sondern selbstbewusst damit umzugehen. Ein bisschen schlapp ist sie noch, aber übermorgen geht es wieder in die Schule. Für die Operation sind ihre Herbstferien draufgegangen. „Ist nicht schlimm“, sagt sie. „Ich kann jetzt wieder gut hören, das ist toll.“ Zumindest auf dem linken Ohr. Denn auch auf der rechten Seite drückt ein Tumor auf Lindas Gehör. Eine Operation ist für Februar angesetzt.
Linda leidet an Neurofibromatose Typ 2, kurz NF 2. Bei dieser Krankheit wachsen Tumore an verschiedenen Körperstellen – vor allem aber im Bereich des Gehirns. Die Tumore sind zwar gutartig, können aber bei starkem Wachstum so viel Raum einfordern, dass wichtige Nerven, Gefäße oder sogar die Augen verdrängt werden. So war die Krankheit damals aufgefallen. Als Linda sechs war, trat ihr Auge unnatürlich nach außen. Für Linda und ihre Mutter begann eine Odyssee, die sie bis heute skeptisch gegenüber Ärzten und Kliniken macht. Auf eine falsche Krebs-Diagnose folgten Bestrahlungen und viele verzweifelte Stunden vor Behandlungszimmern, in denen das kleine Mädchen lag.
Lindas Geschichte
Inzwischen lernt sie, Ärzten wieder zu vertrauen – allen voran Prof. Dr. Steffen Rosahl vom Helios Klinikum Erfurt. Er wird in der WhatsApp-Gruppe von Eltern, deren Kinder an Neurofibromatose leiden, als Spezialist gehandelt. „Bei unserem ersten Gespräch war ich schockiert“, erinnert sich Lindas Mutter.
Er sprach davon, dass Linda eines Tages sehr wahrscheinlich taub wird, vielleicht auch blind. „Ich dachte: Muss das vor dem Kind sein?“ Bis dahin hatte sie versucht, ihr Mädchen vor der Wahrheit zu beschützen. Inzwischen schätzt sie die direkte Art und spricht auch selbst offener mit ihrer Tochter. „Linda kann man sowieso nichts vormachen.“ Freilich nur, wenn es notwendig ist und eine Behandlung ansteht. Linda hört zu und versucht zu verarbeiten, schafft es aber auch, Gedanken an das, was noch kommen mag, auszublenden.
ist eine erbliche Tumorerkrankung. Dabei bilden sich an allen Organen immer wieder neue Tumore. Typisch ist das Vorkommen gutartiger Hirntumore, die sich beidseitig im Bereich der Hör- und Gleichgewichtsnerven entwickeln. Viele Patienten leiden auch an Veränderungen der Augen. Eine Heilung der genetisch bedingten Erkrankung gibt es nicht.
In ihrem Alter ist „Zukunft“ noch ein sehr abstrakter Begriff. „Manchmal bin ich einfach nur glücklich und denke nicht daran. Wenn wir schwimmen gehen oder was Schönes machen, dann vergesse ich es“, sagt sie. Oder wenn sie mit Ferry, ihrem Hund, knuddelt. So wie jetzt. Dieser Hund, eine Mischung aus Stafford und Dackel, fehlt ihr am meisten, erzählt sie dem Anästhesisten Johannes Neubig, der sie 14 Tage zuvor auf die Operation vorbereitet.
Der Tag der OP
Früh am Morgen. Draußen ist es noch dunkel. Am Vorabend waren ihre Mutter und sie bis 22 Uhr wach und mit jeder Stunde stieg die Nervosität. Jetzt ist sie müde. Ein großes, kuscheliges Einhorn hat sie dabei und antwortet tapfer auf alle Fragen. „Small Adult“ steht auf der Manschette des Blutdruck-Messgerätes. „Kleiner Erwachsener“.
Das passt zu dem, wie Lindas Mutter sie am Vortag charakterisiert hat. Jetzt werden Lindas Lider schwer. Die Narkose wirkt. Nebenan werden die letzten Vorbereitungen getroffen. Geradezu fröhlich ist Neurochirurg Prof. Rosahl in den OP gekommen und hat sein Team begrüßt und geplaudert. Er ist noch immer euphorisiert von einer komplizierten, aber erfolgreichen Operation am Vortag.
Jetzt geht es um Lindas Akustikusneurinom. Auf Deutsch Kleinhirnbrückenwinkeltumor. Der Tumor liegt nahe dem Felsenbein am Kleinhirn. „Wir wollen ihm mehr Raum geben, damit er wachsen kann, ohne das Gehör zu stark zu schädigen“, beschreibt Prof. Rosahl mit Blick auf die Bildgebung von Lindas Gehirn. Auf dem Weg dahin liegen eine Menge Unwägbarkeiten. Nerven und Gefäße, die er keinesfalls verletzen darf. Vor Beginn der OP verlangt die Technik Aufmerksamkeit.
Volle Konzentration im OP-Saal
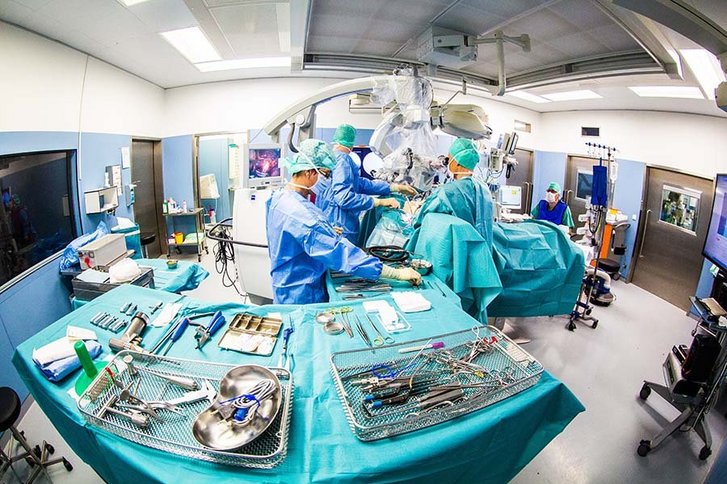
Dann geht es los. Auf dem großen Bildschirm, der das Mikroskop-Bild überträgt, ist jetzt der Schnitt in der Kopfhaut zu sehen. Tausendfache Vergrößerung. Für die Operation wird ein kleines Areal freigelegt und anschließend ein Teil des Schädelknochens ausgesägt. Das Areal ist nur etwa drei Zentimeter breit und hoch.
Eine konzentrierte Stunde später wird das Gehirn sichtbar. Während er sich in Richtung des Tumors vorarbeitet, erklärt Prof. Rosahl, was er sieht und an welchen gefährlichen Klippen er seine Instrumente vorbeischifft. Zwischen Kleinhirn und Großhirn sucht er eine Zisterne, um Hirnflüssigkeit zu gewinnen. Auf dem Weg liegt die Arteria labyrinthi, die das Innenohr und die darin enthaltenen Sinnesorgane (Hören, Gleichgewicht) sowie die beiden Hirnnerven versorgt. „Da sollten wir nicht mal in die Nähe davon kommen“, erklärt er. „Ein ganzes Nervenbündel liegt außerdem hier im hinteren Teil des inneren Gehörgangs.“
Wenn er weiß, wo es liegt, weiß er, wo er seine Geräte gefahrlos bewegen kann. Ein speziell dafür entwickeltes System prüft während der Operation, ob die Nerven funktionieren. Eine Elektrode im Trommelfell und eine am Hirnstamm übertragen Signale – solange sie ungehindert durch die Nervenbahnen laufen können und die Kurven auf dem Bildschirm munter tanzen, ist alles in Ordnung. Da ist der Tumor.

Flow ist, wenn man Konzentration, Erfahrung, Geschwindigkeit, Fitness, Wissen und handwerkliche Fähigkeiten zusammenbringt.
Die Erfahrung macht's
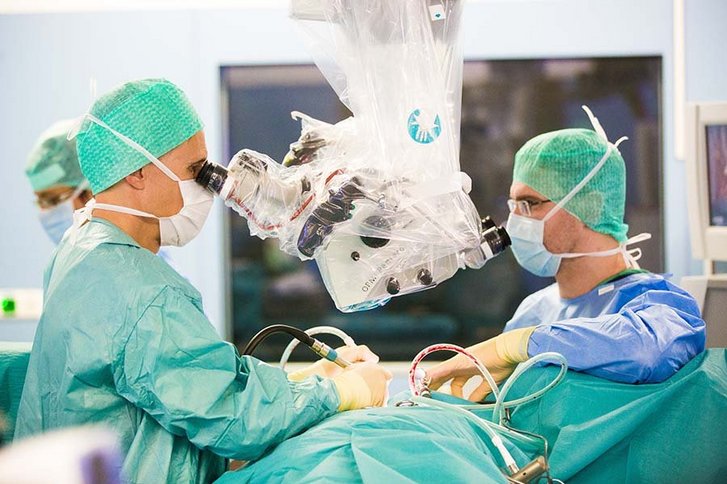
Das geübte Auge erkennt ihn sofort, das ungeübte sieht mit etwas Mühe eine andere Schattierung von Rot. Jetzt Platz schaffen. Der Chirurg fräst einen Teil des Felsenbeins aus. Das Team ist auf diesen drei Zentimeter großen Ausschnitt und Prof. Rosahl fixiert. Mit „OP-Schwestern“ wie Gabi Rost und Rita Kermer arbeitet der Neurochirurg „schon ewig“ zusammen. Nicht nur sie, sondern auch die Medizinisch-Technischen Assistentinnen der Elektro-/Neurophysiologie beobachten ihn genau und scheinen zu wissen, was er als Nächstes brauchen wird. „Was machen die Nerven?“ Blick auf den Monitor: „Die Kurven sehen toll aus.“
Rosahl ist begeistert von der Methode, an deren Entwicklung er beteiligt war. Ab und zu nickt er im Takt. Während einer Operation ist er im „Flow“, erzählt er später. „Wenn man im Flow ist, gehen plötzlich Sachen, die man selber nicht glaubt.“ Sein Team weiß, was er jetzt braucht: volle Konzentration auf das Hier und Jetzt. Keine Fragen nach der nächsten Operation oder Gespräche über andere Themen.
Die Technik spielt nicht so gut mit wie die Kollegen. Immer wieder stürzt eines der Geräte ab. Unterbrechungen. Fehlersuche. Dann wieder in den Flow kommen. Säge, Fräse, Diamantsäge, Elektrode – seine Geräte erinnern an die eines Handwerkers. Nur dass sie um ein Vielfaches kleiner sind. „Die besten Hirnchirurgen sind Tischler“, wird er später erzählen. Auch er war ein begeisterter Bastler als Kind. Die Faszination am Gehirn und die Lust darauf, etwas mit den Händen zu machen, brachten ihn zum Beruf. Was ihn bis heute begeistert, ist die ständige Herausforderung: „Gehirnchirurgie ist wenig planbar. Im Gehirn gibt es eigentlich nur Unwägbarkeiten. Und das wiederum macht es für uns ja auch so spannend.“
OP geschafft
Kurz vor zwölf. Geschafft. Der Tumor hat jetzt mehr Platz und drückt nicht mehr auf das Innenohr. Linda wird wieder gut hören können. „Sehen Sie, das kann man jetzt schon auf den Kurven sehen. Die sind größer als eben.“, ruft Rosahl aus – um dann zu sagen: „Kleiner Scherz – ich bin nur näher dran.“ Er kichert und wirkt gelöst. Und das überträgt sich merklich auf alle im Raum. Mit einem Gewebe, einer „Pseudohirnhaut“ wird der freigelegte Teil des Gehirns so verschlossen, dass später keine Hirnflüssigkeit austreten kann. Das Verschließen der Schädeldecke und der Wunde selbst übernimmt der assistierende Facharzt Dr. Mahmoud Alhallak.
Erst jetzt beschäftigt sich Rosahl gedanklich mit der nächsten Operation, die nachmittags stattfinden wird. Er ruft Bilder aus dem MRT auf und legt ein Lied von Carlos Santana auf. Konzentriert geht es weiter. Noch ein paar Fragen des Teams und des Anästhesisten zur Vorbereitung des nächsten Patienten und Pause bis zur nächsten Operation. Schon beim Rausgehen ruft er Lindas Mutter an. „Alles gut gegangen, in einer Stunde können Sie zu Linda.“
Statt der geplanten drei bis vier Stunden im OP sind es insgesamt mehr als fünf Stunden geworden. Quälend für die Mutter. Linda, noch immer an viele Kabel und Geräte angeschlossen, wird aufwachen und sich nicht wohl fühlen mit „dem ganzen Kram“ an sich. Sie wird erstmal alles total gedämpft hören und weinen. Trotzdem wird ihre Mutter froh sein. Sie ist wieder da. Ihre kleine Linda. Alles ist gut gegangen. Ihre Gesichtsnerven funktionieren – und wenn es zum Heulen ist. Und bis zum ersten Lächeln nach der Operation dauert es nur noch ein paar Stunden.
Zweite OP am rechten Ohr
Ein paar Monate nach der ersten Operation wurde Linda nun am rechten Ohr operiert. Auch diese Operation verlief erfolgreich. Mit dem Eingriff konnte der Tumor an den Hörvenen vollständig entfernt werden. Für Linda bedeutet das lebensanges Hören. „Wir freuen uns mit ihr und den Eltern!“, sagt Prof. Dr. Steffen Rosahl.
Linda und ihre Mama berichten, wie sie die Behandlung erlebt haben.
Darüber haben Mediziner lange gerätselt. Inzwischen gilt als wahrscheinlich: Die Nervenzellen im Gehirn verständigen sich über zwei Arten von Nachrichtenübermittlern. Die eine Art ist langsam und hemmt die Übertragung.Die andere ist schnell erregbar. Das Verhältnis der beiden Transmitter bestimmt, wie wach wir sind oder ob wir schlafen. Narkosemittel wirken auf die hemmenden Rezeptoren in den Transmittern ein und verstärken ihre Wirkung. Das neuronale Netzwerk ist aus dem Gleichgewicht. Deswegen wird der Informationsfluss zwischen Gehirnarealen unterbrochen. Bewusstlosigkeit ist die Folge.
Akustikusneurinome
Bei der Krankheit Neurofibromatose Typ 2 (NF 2) entstehen Akustikusneurinome. Sie bestehen aus unkontrolliert wachsenden Schwann‘schen Zellen, ausgehend vom achten Hirnnerv. Eigentlich sind die Schwann-Zellen im peripheren Nervensystem für die Isolation der Nervenfasern, der Axone, zuständig. Sie stellen Fettsäuren her, um die Axone mit Myelin zu ummanteln – wie bei einem elektrischen Kabelbündel werden dadurch Nervenfasern isoliert und geschützt. Bei NF-2-Patienten wird zu viel dieser „Isoliermasse“ produziert und bildet einen Tumor.
 © Foto: Stockwerk-Fotodesign - stock.adobe.com
© Foto: Stockwerk-Fotodesign - stock.adobe.com
 © Foto: Worapon - stock.adobe.com
© Foto: Worapon - stock.adobe.com