Die menschliche Haut: Aufbau und Funktion
Die Haut ist das größte Organ des Menschen mit einer Vielzahl von Funktionen: Sie reguliert den Wärmehaushalt des Körpers, nimmt als Sinnes- und Tastorgan unter anderem Wärme, Kälte, Schmerz oder Berührung wahr und ist Schutzbarriere vor Krankheitserregern.
Die menschliche Haut besteht aus:
- der Oberhaut (Epidermis),
- der Lederhaut (Dermis) und
- der Unterhaut (Subcutis).
Zeichnung: Helios | Abbildung nach: Die blauen Ratgeber. 05: Hautkrebs. Stiftung Deutsche Krebshilfe und Deutsche Krebsgesellschaft (DKG)
Jede Hautschicht setzt sich aus verschiedenen Zelltypen zusammen. So besitzt die Oberhaut an der Grenze zur Lederhaut eine Schicht Basalzellen. Durch Zellteilung entstehen aus den Basalzellen die Stachelzellen. Weil diese mit der Zeit so weit abflachen, dass schließlich ihre Zellkerne verloren gehen, bilden sich Hornzellen. Die Hornzellen wiederum werden nach und nach abgestoßen. Da dieser Prozess fortlaufend ist, erneuert sich die oberste Hautschicht im Normalfall alle 28 Tage.
In der Lederhaut befinden sich die sogenannten Papillargefäße. Indem sich diese Gefäße weiten oder verengen, wird die Wärmeabgabe über die Haut geregelt.
Die Unterhaut enthält neben viel Fett auch weitere Hautanhangsgebilde wie z.B. die Haarwurzeln. In der Unterhaut verlaufen außerdem viele Blutgefäße und Nerven.
Tumoren der Haut
Grundsätzlich wird bei bösartigen Tumoren der Haut zwischen dem malignen Melanom (schwarzer Hautkrebs) und dem nicht-melanozytären Hautkrebs (heller Hautkrebs oder auch weißer Hautkrebs genannt) unterschieden.
Wie entsteht das maligne Melanom?
Ein malignes Melanom kann sich auf gesunder Haut entwickeln, sowie unter den Nägeln, an Schleimhäuten oder an den Augen. Es geht aus bereits bestehenden Hautveränderungen, wie der Lentigo maligna oder aus den sogenannten Nävuszellnävi, eher bekannt unter Muttermal oder Leberfleck hervor.
Die Risikofaktoren für Hautkrebs sind vielfältig: Eine zu hohe UV-Belastung, also intensive Sonneneinstrahlung, spielt eine Rolle. Insbesondere Schädigungen, wie Sonnenbrände, vor allem in der Kindheit, verändern die Zellen und führen Jahre später zur Entwicklung eines Tumors.
Ein heller Hauttyp sowie genetische Veranlagungen haben ebenfalls einen Einfluss auf die Entstehung eines Tumors. Aber auch Erwachsene und Menschen mit einem dunklen Hauttyp sollten intensive UV-Strahlung vermeiden.
Woran erkennt man das maligne Melanom?
Zur Erkennung verdächtiger Veränderungen hat sich die ABC(DE)-Regel bewährt, welche die klinische Erscheinung beschreibt:
- A-Asymmetrie,
- B- (unscharfe) Begrenzung,
- C-Colour (unterschiedliche Färbung),
- D-Durchmesser
- E-Erhabenheit
Allerdings sind nicht alle Melanome hierdurch zu erkennen. Es gibt zum Beispiel auch nicht pigmentierte Melanome.
Welche Therapien sind möglich?
Auch beim Melanom ist, wie bei den meisten Hauttumoren, die operative Entfernung die angewandte Therapie. Dabei wird ein Sicherheitsabstand gewählt, um auch die Zellen des Tumors zu erreichen, die nicht erkennbar in der Umgebung vorkommen.
Ergänzend zur chirurgischen Entfernung des Tumors kommen, falls notwendig, weitere diagnostische Maßnahmen und Therapien zum Einsatz:
Bei dieser Methode wird der Lymphknoten entfernt, der speziell für die betroffene Hautregion verantwortlich ist. Diese Operation dient dem Nachweis oder dem Ausschluss von Tumorzellen im Lymphgewebe und ist eine diagnostische Maßnahme, um die Ausbreitung des Tumors zu erkennen.
Die früher übliche komplette Entfernung aller Lymphknoten im betroffenen Gebiet, kann den meisten Patient:innen dadurch erspart bleiben. Ist der Wächterlymphknoten jedoch durch eine Metastase befallen, kann eine solche Komplettentfernung notwendig werden.
Je nach Ausdehnung der Streuung in den Lymphknoten, ist eine Strahlentherapie der Lymphknotenstation im Anschluss an die Operation notwendig. Diese Therapie kommt auch bei Metastasen in den Organen, vor allem bei Hirnmetastasen, zum Einsatz. Einzelne Organmetastasen können auch chirurgisch entfernt werden.
Ab einem bestimmten Tumorstadium erfolgt eine medikamentöse Therapie. Dabei werden Medikamente eingesetzt, die das Immunsystem befähigen, gezielt auf den Tumor zu reagieren. Zellgifte, wie Chemotherapien, werden bei Melanomen nur noch in Ausnahmefällen eingesetzt.
Die aktuell genutzte Therapieform, die zielgerichtete Therapie oder Immuntherapie, erzielt höhere Ansprechraten und weniger gravierende Nebenwirkungen.
Welche Nachsorge ist erforderlich?
In unterschiedlichen Zeitintervallen und je nach Tumorstadium, erfolgt eine Nachsorgeuntersuchung über einen Zeitraum von zehn Jahren. Hierbei werden die gesamten Haut- und die Lymphknotenstationen untersucht.
In höheren Tumorstadien werden ergänzend durchgeführt:
- Ultraschalluntersuchung
- Computertomografien (CT)
- Magnetresonanztomografie (MRT)
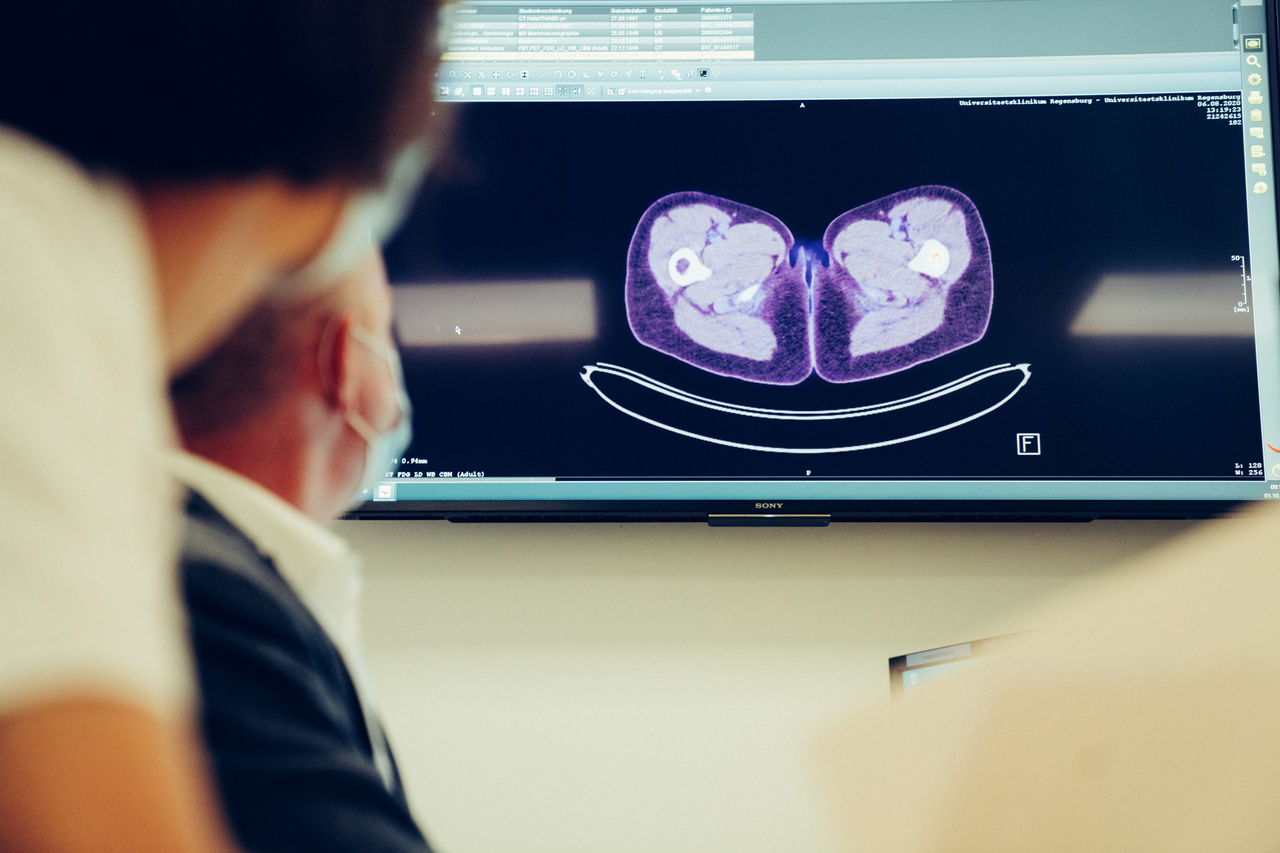
- PET/CT (Positronen-Emissions-Tomographie, das ist ein spezielles Untersuchungsverfahren in der Nuklearmedizin. Das PET wird mit einem CT kombiniert)
- Zudem wird ein Tumormarker (S100) bestimmt.
Ist das maligne Melanom heilbar?
In frühen Stadien, also bei geringer Tumordicke, ist das Melanom vollständig heilbar. Im Stadium der Metastasierung steht uns eine Vielzahl von Therapiemöglichkeiten zur Verfügung. Diese haben die Prognosen und somit die Heilungschancen erheblich verbessert.