Mo - Mi 09:00 bis 18:00
Do - Fr 09:00 bis 14:00
Sa 09:00 bis 12:00


Unsere Leistungen
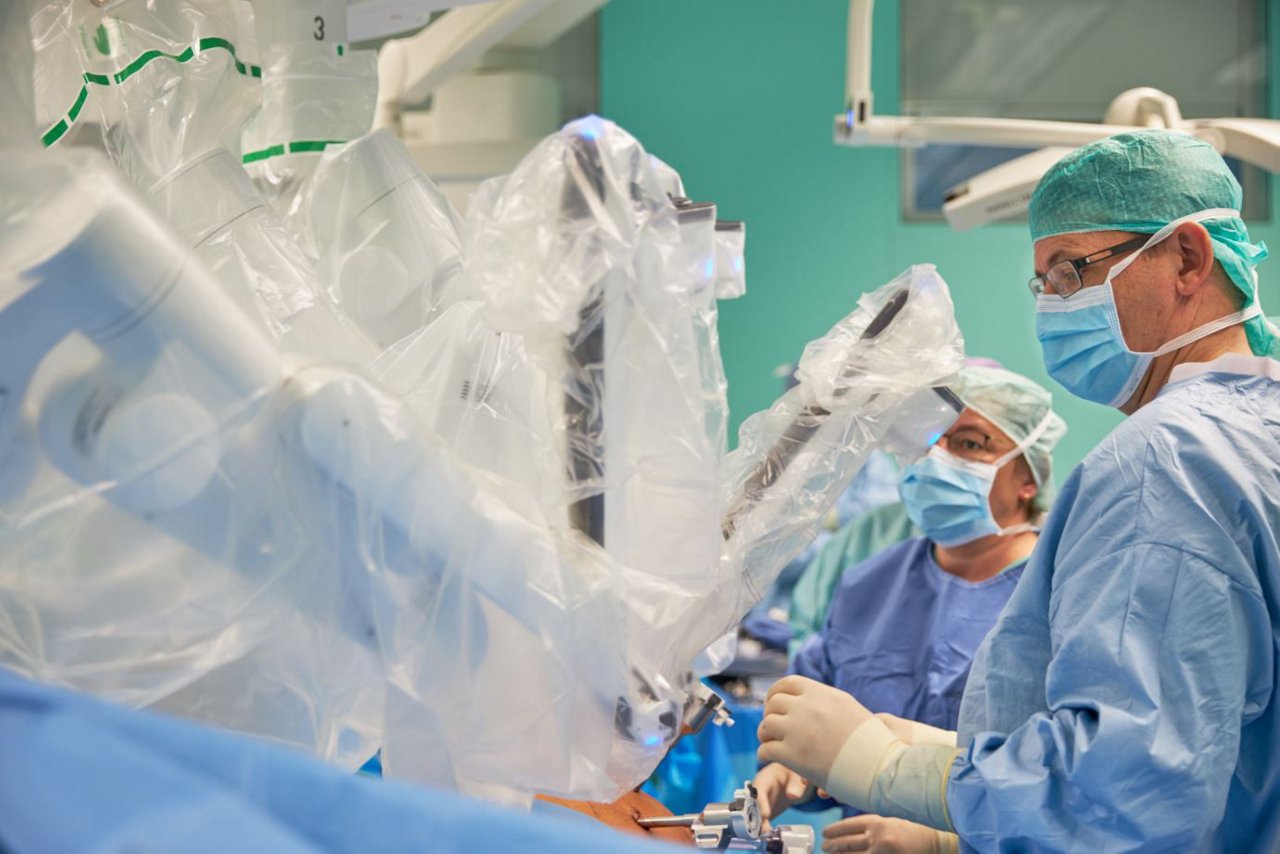
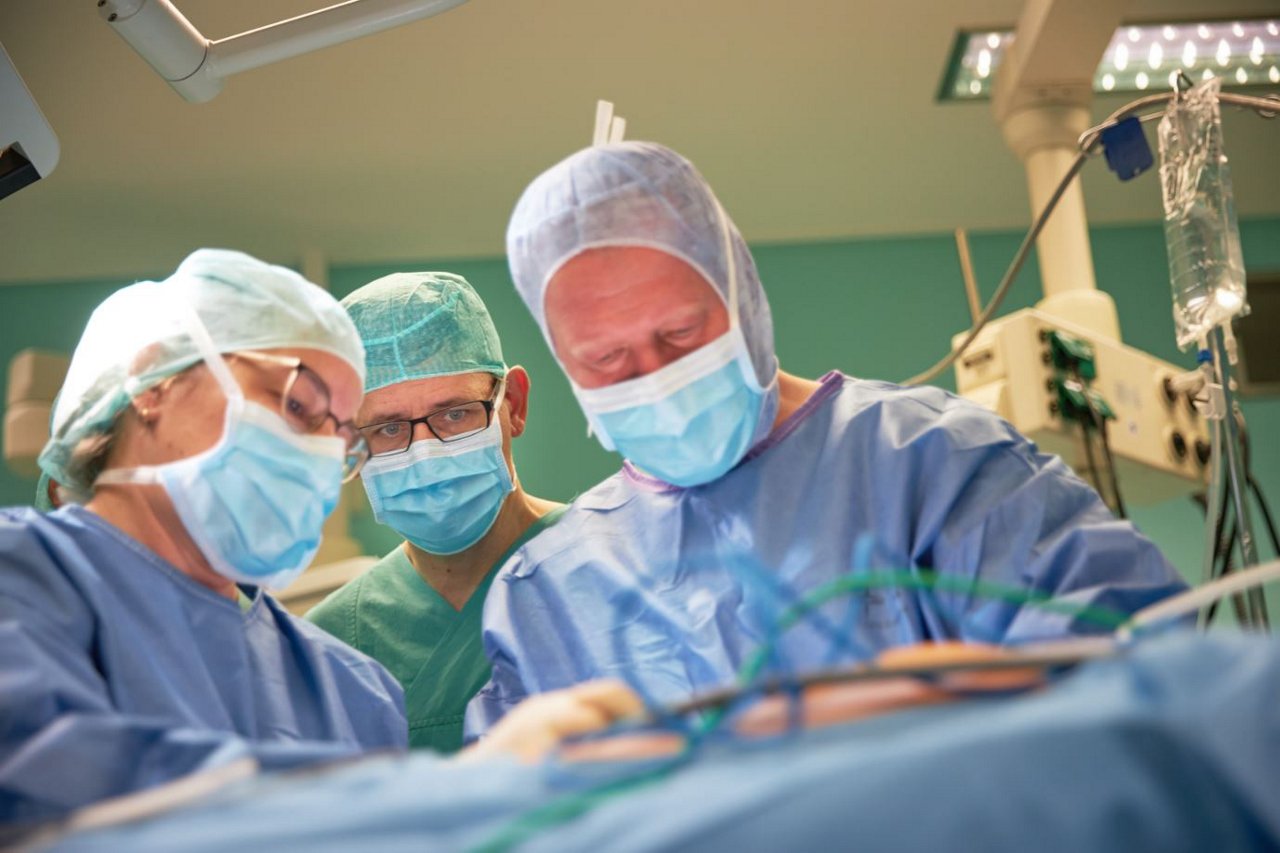
Die Klinik für Urologie der Helios Kliniken Schwerin verfügt über 42 Betten sowie weitere Betten im Pool der Privatklinik und der Wahlleistungsstation.
Die Behandlung bösartiger Erkrankungen des Urogenitaltraktes nimmt seit Jahren zunehmend einen immer größeren Anteil unserer Tätigkeit ein. Hierunter fallen das Prostatakarzinom, das Peniskarzinom, das Harnblasenkarzinom, die Hodentumore, das Harnleiter- und Nierenbeckenkarzinom sowie das Nierenzellkarzinom.
Das Peniskarzinom stellt eine seltene Tumorerkrankung in Deutschland dar. Das seltene Auftreten dieser Erkrankung birgt für die betroffenen Patienten wie auch für die behandelnden Ärzte eine erhebliche Problematik.
Lässt sich eine Tumorerkrankung nicht durch eine Operation heilen, kann durch eine medikamentöse Tumortherapie ein Fortschreiten der Erkrankung häufig aufgehalten werden.
Im Bereich der operativen Andrologie bieten wie Ihnen alle gängigen Verfahren an. Hierzu zählen insbesondere:
Ambulante Operationen (Vasektomie, Zirkumzision, Frenulotomie)
Operative Korrektur der Penisverkrümmung bei IPP
Implantation einer Schwellkörperprothese
Implantation von Hodenprothesen
Medikamentöse Therapie
Harnsteine sind eine Volkskrankheit mit ansteigender Häufigkeit in den westlichen Industrieländern. Zunehmendes Übergewicht und veränderte Lebensumstände gelten als ursächlich. Durch die zunehmende Anzahl an Patienten hat sich die dazugehörige Behandlung zu einem weiteren Standbein unserer urologischen Abteilung, neben der Behandlung von bösartigen Erkrankungen, entwickelt. Jeder 10. Einwohner wird im Laufe seines Lebens einmal mit einem solchen Stein konfrontiert werden.
Auf Grund der Entwicklung in der Behandlung des Prostatakarzinoms in den letzten Jahrzehnten macht sich eine Zentralisierung der Therapie beim Prostatakarzinom insbesondere unter dem Aspekt der Verbesserung der Behandlungsergebnisse dringend erforderlich. Aus diesem Grund erfolgt die Therapie im Prostatakarzinomzentrum der Helios Kliniken Schwerin in einer engen Zusammenarbeit zwischen den verschiedenen Fachgruppen und Behandlern. Die beiden Hauptansprechpartner für die Therapie des Prostatakarzinoms sind die Klinik für Urologie und die Klinik für Strahlentherapie in enger Zusammenarbeit mit dem Institut für Radiologie, dem Institut für Nuklearmedizin und dem Institut für Pathologie.
Die Begriffe Nierentumor oder Nierenkrebs umfassen alle Krebsarten in diesem Organ. Der in diesem Organ am häufigsten vorkommende Krebs ist das Nierenzellkarzinom und entsteht aus dem Nierenfunktionsgewebe. Für diese Tumorart werden wir jährlich durch die DKG zertifiziert.
Das Harnblasenkarzinom ist die beim Mann vierthäufigste und bei der Frau achthäufigste Krebserkrankung. In unserer Klinik verzeichnen wir seit mehreren Jahren stetig wachsende Patientenzahlen bei dieser Erkrankung und wollen mit den folgenden Patienteninformationen die notwendige Diagnostik und Therapie erklären.