Mo - Mi 09:00 bis 18:00
Do - Fr 09:00 bis 14:00
Sa 09:00 bis 12:00
Telefon Ambulanzzentrum
(0385) 520-2470
24 Stunden Facharzttelefon (Notfälle und Verlegungen)
(0385) 520-5696
Terminwunsch
Unter folgendem Formular können Sie uns einen Wunschtermin übermitteln. Wir melden uns dann schnellstmöglich zur näheren Absprache bei Ihnen.
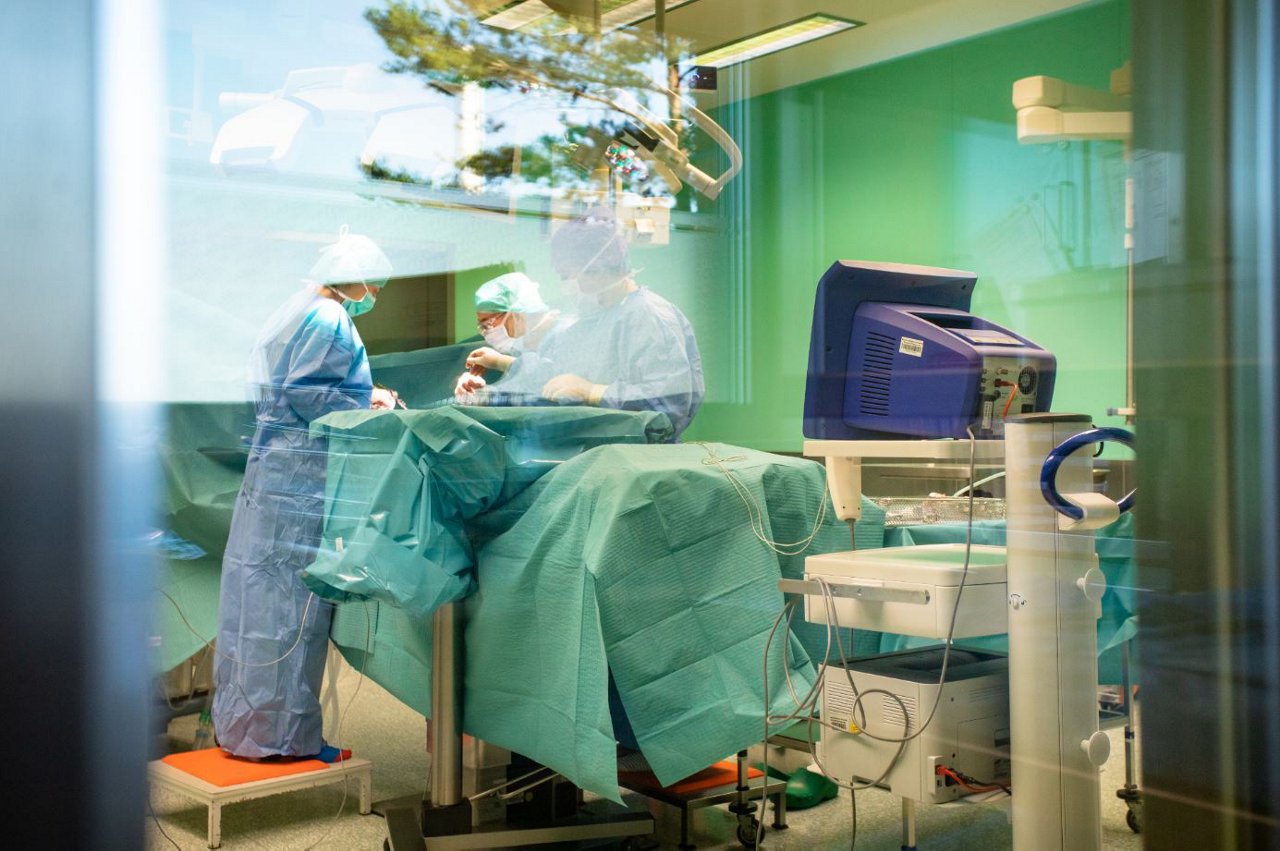
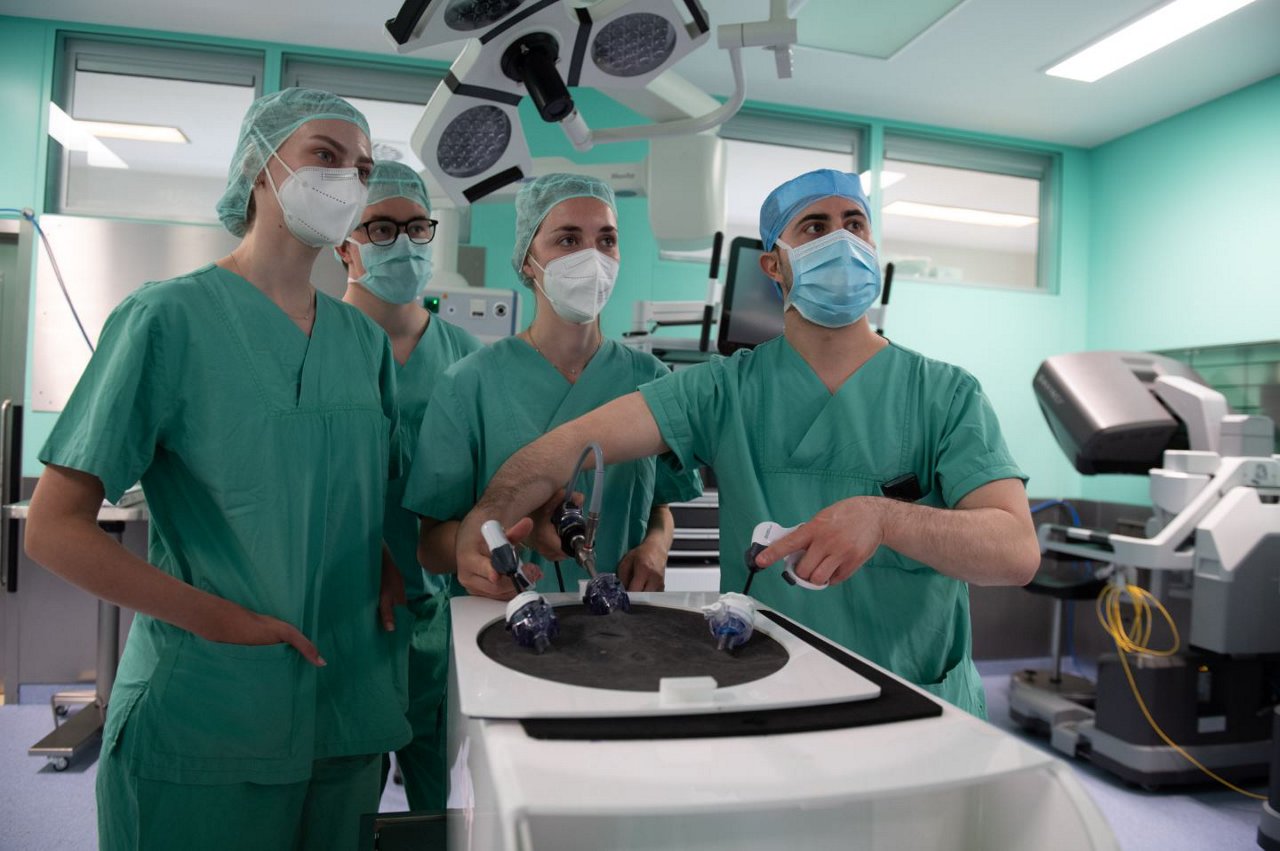
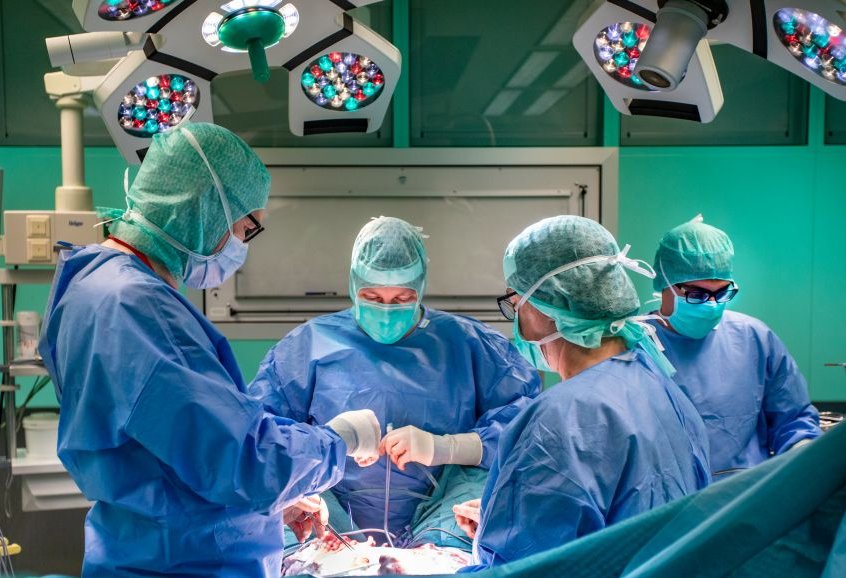
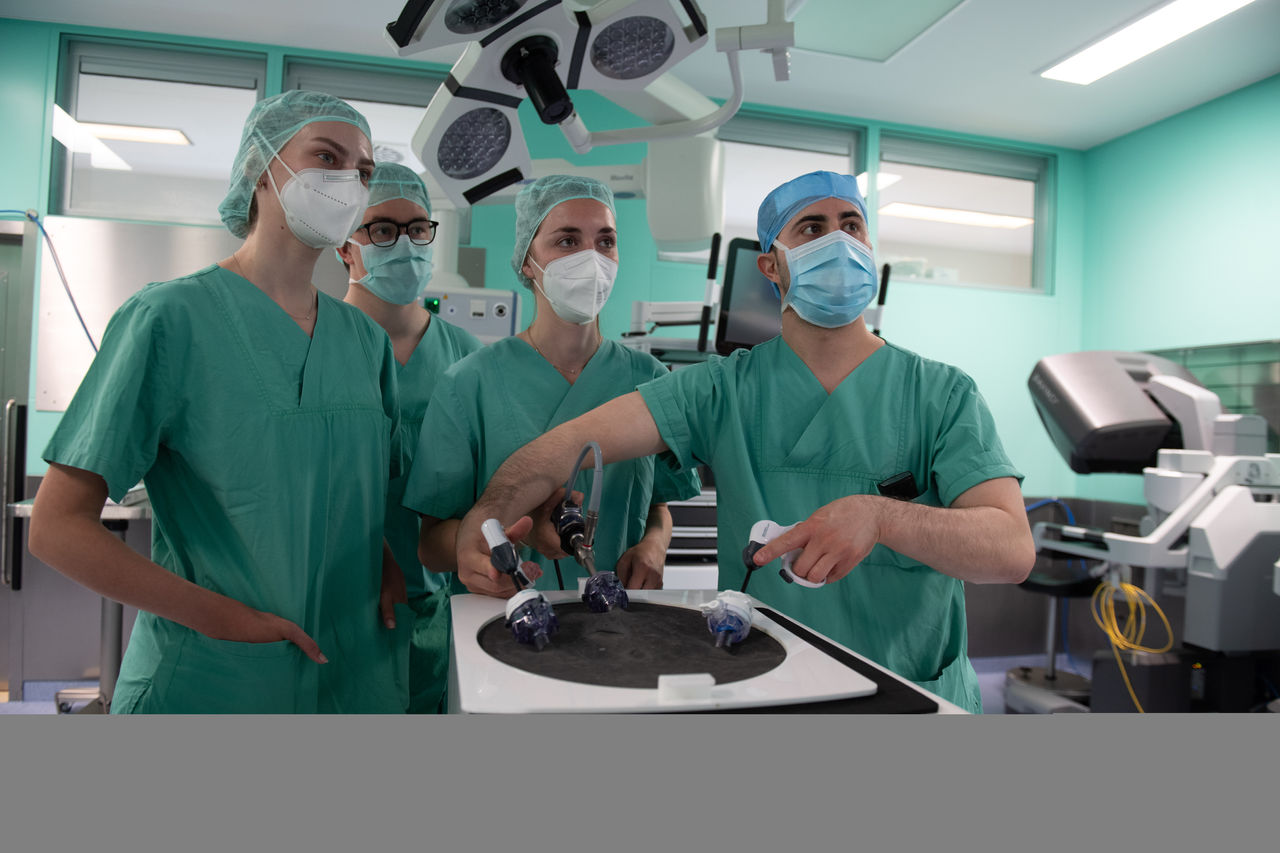
Wir führen in unserer Klinik für Allgemein- und Viszeralchirurgie jährlich über 1000 Eingriffe sowohl im stationären als auch im ambulanten Bereich durch.
Wenn es um eine Operation im Bauchraum geht gelingt es fast immer, ein minimalinvasives Operationsverfahren (Schlüssellochtechnik) anzuwenden. Auf diesem Gebiet besteht in unserer Klinik eine ausgesprochene Expertise und Erfahrung. Der Vorteil dieser Technik ist für Sie als Patient v.a. eine deutliche Reduktion von postoperativen Schmerzen und ein sehr viel geringeres Komplikationsrisiko wie z.B. Wundinfektionen. Gerne beraten wir zu diesem Thema in unserer Allgemeinchirurgischen Sprechstunde.
Für die Erholung des Patienten nach der OP sind viele Faktoren zu beachten. Aus diesem Wissen haben sich seit dem Beginn der 1990er Jahre Konzepte entwickelt, die die Patientenbetreuung vor, während und nach der Operation am aktuell vorhandenen wissenschaftlichen Kenntnisstand orientiert. Eines dieser Konzepte ist unter dem Begriff ERAS® bekannt geworden (Enhanced Recovery After Surgery oder auf deutsch raschere Erholung nach Operationen).
In zahlreichen Studien wurde mittlerweile die Wirksamkeit des Konzeptes nachgewiesen. U.a. konnten Komplikationen wie Lungenentzündungen nahezu halbiert und die Dauer des stationären Aufenthaltes um etwa 2 Tage reduziert werden (Greco et al. World Journal of Surgery 2014 38:1531-1541).
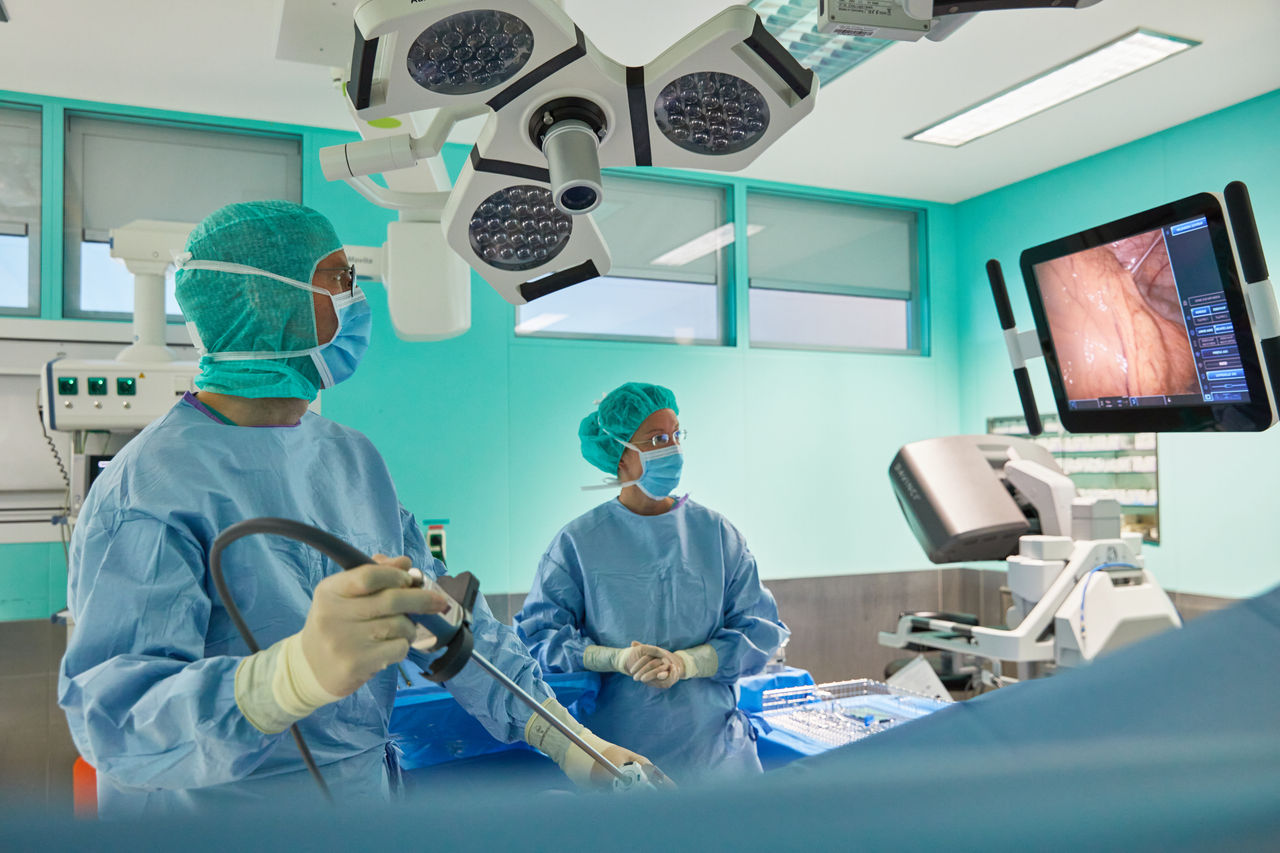
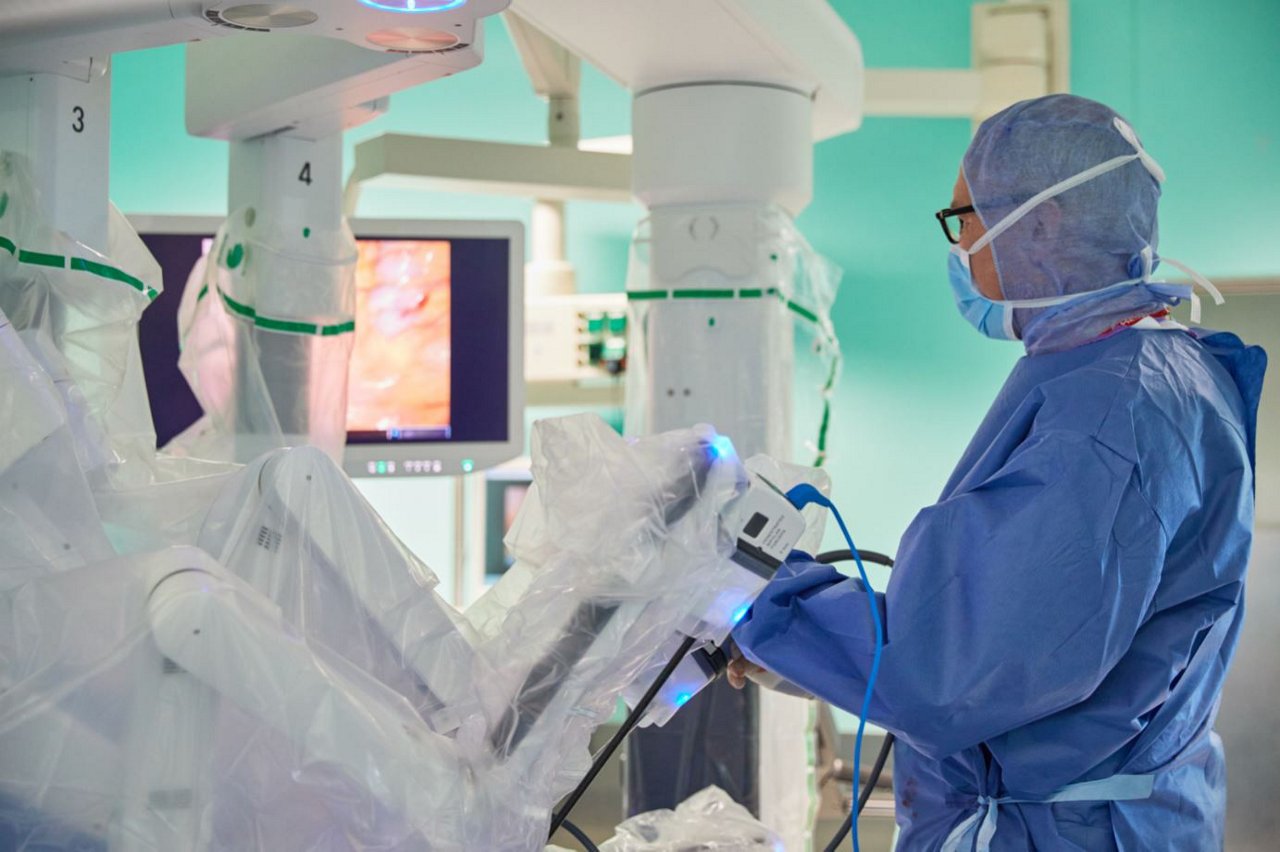
Seit Anfang 2020 verfügen die Helios Kliniken Schwerin über einen modernen Operationsroboter - dem sogenannten DaVinci Xi-Operationssystem (Intuitive Surgical). Mit dieser Operationstechnik ist es möglich, besonders schonend - vor allem auf einem anatomisch engen Raum - zu präparieren und operieren. Einen großen Vorteil bietet diese Art der Operation vor allem bei komplexen Tumoreingriffen im Bereich der Speiseröhre und des unteren Mastdarms. Bei diesen Operationen ist es notwendig, präzise sowie Gefäß-und nervenschonend zu operieren, um postoperative Komplikationen und Funktionsstörungen zu minimieren.
Die Symptome beider Krankheitsbilder können häufig durch eine optimale medikamentöse Behandlung gut beherrscht werden. Sollte dies jedoch nicht der Fall sein, ist es manchmal notwendig den erkrankten Darmabschnitt operative zu entfernen. Auf diesem Gebiet besteht in unserer Klinik eine langjährige Erfahrung. In enger Zusammenarbeit mit Ihrem behandelnden Gastroenterologen wird gemeinsam eine mögliche Operation abgewogen und geplant. Gerne beraten wir Sie zu diesem Thema in einer unserer Spezialsprechstunden.
Erkrankungen der Speiseröhre oder des Magens werden in unserer Klinik ebenfalls häufig behandelt. Sollte bei Ihnen z.B. eine Refluxerkrankung (Saures Aufstoßen) vorliegen das durch Medikamente nicht beherrscht werden kann, kann in der Regel eine Operation Abhilfe schaffen.
Erkrankungen der Speiseröhre oder des Magens werden in unserer Klinik ebenfalls häufig behandelt. Sollte bei Ihnen z.B. eine Refluxerkrankung (Saures Aufstoßen) vorliegen das durch Medikamente nicht beherrscht werden kann, kann in der Regel eine Operation Abhilfe schaffen.
Sollte bei Ihnen eine fortgeschrittene Tumorerkrankung vorliegen, wird Ihr persönlicher Fall vor einer möglichen Operation in einer interdisziplinären Expertenrunde diskutiert, um den für Sie individuellen und besten Therapiepfad zu finden. In diesem Krankheitsstadium ist eine Kombination der verschiedenen Therapieoptionen (Operation, Chemo- und /oder Strahlentherapie) oft angebracht. Die Reihenfolge und die Kombinationsmöglichkeiten richten sich nach den neusten wissenschaftlichen Erkenntnissen und Ihrem persönlichen Krankheitsfall.
Die operativen Therapiemöglichkeiten gerade bei Fisteln (Verbindungsgänge) sind vielfältig. Besondere Obacht ist geboten, wenn der anale Schließmuskel ins Krankheitsgeschehen eingebunden ist. Eine Stuhlinkontinenz ist eine Erkrankung, die die Lebensqualität massiv beeinflusst. Es existieren vielfältige Möglichkeiten diese Erkrankung zu behandeln. So können ein Biofeedback-Training, medikamentöse oder physikalische Maßnahmen, eine Operation oder sogar eine gezielte elektische Nervenstimulation hilfreich sein. Auf dem gesamten Gebiet der Proktologie besteht eine langjährige Erfahrung in unserer Klinik. Gerne beraten wir Sie zu diesem Thema in unserer Spezialsprechstunde.
Mehr als jeder zehnte Mensch in Deutschland ist krankhaft übergewichtig. Vor allem die Folgeerkrankungen einer langjährigen Übergewichtigkeit wie Diabetes mellitus (erhöhter Blutzucker), krankhaft erhöhter Blutdruck und chronischer Gelenkverschleiß (Arthrose) verkürzen die Lebenszeit und verringern die Lebensqualität erheblich. Gerne beraten wir sie zu diesem Thema in einer unserer Spezialsprechstunden.
Weitere Informationen finden Sie auch in unserem Adipositaszentrum.
Erkrankungen dieser Organe die durch eine Operation behandelt werden können sind zum Beispiel gut- oder auch bösartige Knoten. Operativ kann man entweder einzelne Knoten, oder aber auch ganze Teile der Schilddrüse entfernen. Da es sich im Bereich der Schilddrüse um eine sehr wichtige anatomische Region handelt und viele bedeutende Nerven und Blutgefäße in diesem Gebiet liegen die geschont werden sollten ist es bei uns Standard, ein intraoperatives Neuromonitoring durchzuführen. Hierbei werden die wichtigen Nerven während der Operation durch eine elektronische Messmethode identifiziert und die Funktion dieser Nerven wird überwacht. Dadurch können Komplikationen verringert werden. Gerne beraten wir zu diesem Thema in unserer Spezialsprechstunde.
Eine Hernie ist der Austritt von Eingeweiden (z.B. Dünndarmanteilen) aus der Bauchhöhle über eine Schwachstelle der Bauchwand bzw. bindegewebiger Strukturen.
Diese Schwachstellen können entweder angeboren oder aber auch erworben, also im Laufe des Lebens entstanden sein. Hernien können an vielen verschiedenen Stellen des menschlichen Körpers auftreten. Die häufigsten Regionen sind die Leiste (Leistenbruch), der Bauchnabel (Nabelbruch) oder aber auch der Narbenbereich nach einer Bauchoperation (Narbenbruch). In unserer Klinik können alle Arten von Hernien operativ versorgt werden.
Mehrmals in der Woche verfügt unsere Abteilung über einen ambulanten Operationssaal.
Hier führen wir kleinere Eingriffe wie Portimplantationen, Entfernung von oberflächlichen gut- und bösartigen Tumoren (z.B. Lipomen) und Eingriffe durch, bei denen generell keine weitere stationäre Behandlung notwendig ist. Gerne beraten wir zu diesem Thema in unserer Allgemeinchirurgischen Sprechstunde.
Liebe Patientinnen und Patienten, liebe Angehörige,
in Momenten von Krankheit, Krankenhausaufenthalten und medizinischer Behandlung ist es uns wichtig, Sie nicht nur fachlich, sondern auch menschlich umfassend zu betreuen.
Hierfür stehen Ihnen auf unseren Stationen, in den Ambulanzen und im OP unsere Pflegekräfte und Ärzte mit Rat und Tat zur Seite. Sie sind Ansprechpartner für Ihre Sorgen und Fragen. Gerade in schwierigen Behandlungssituationen kann jedoch ein vermehrter Bedarf an Aufklärung und Information entstehen. Mit unserer Angehörigensprechstunde möchten wir Ihnen daher die Möglichkeit geben, Ihre offenen Fragen auch persönlich mit den verantwortlichen Oberärzten zu besprechen.
Unser Team erarbeitet gemeinsam mit den Patienten individuelle Lösungen, die eine Umstellung der Ernährungs- und Lebensgewohnheiten erleichtern. Die Inhalte der Ernährungstherapie basieren auf den neuesten ernährungsmedizinischen Kenntnissen nach den Leitlinien der Fachgesellschaften DGE, DGEM und FKE.