Bei Fragen oder Terminwünschen erreichen Sie uns telefonisch wie folgt:
Angiologie: (030) 9401-55140
Diabetologie & Endokrinologie: (030) 9401-55170
Stationäre Aufnahme/Sekretariat: (030) 9401-54900
Angiologische Notfallversorgung (24/7) über Notfallzentrum: (030) 94 01-53333



Behandlungsschwerpunkte der Klinik für Angiologie und Diabetologie sind:
- Früherkennung von Gefäßerkrankungen inkl. Aortenscreening
- Kardiovaskuläres Risikomanagement und Risikofaktoranalyse
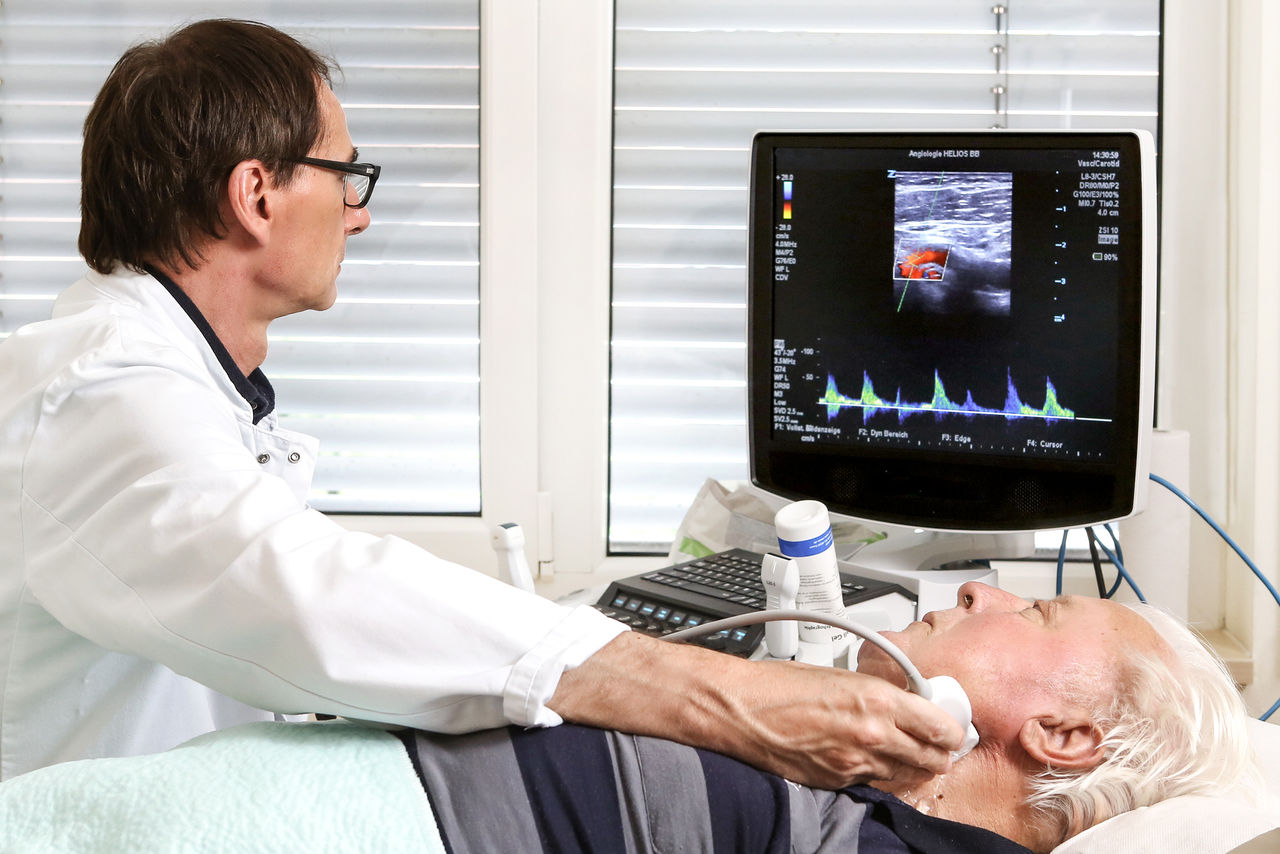
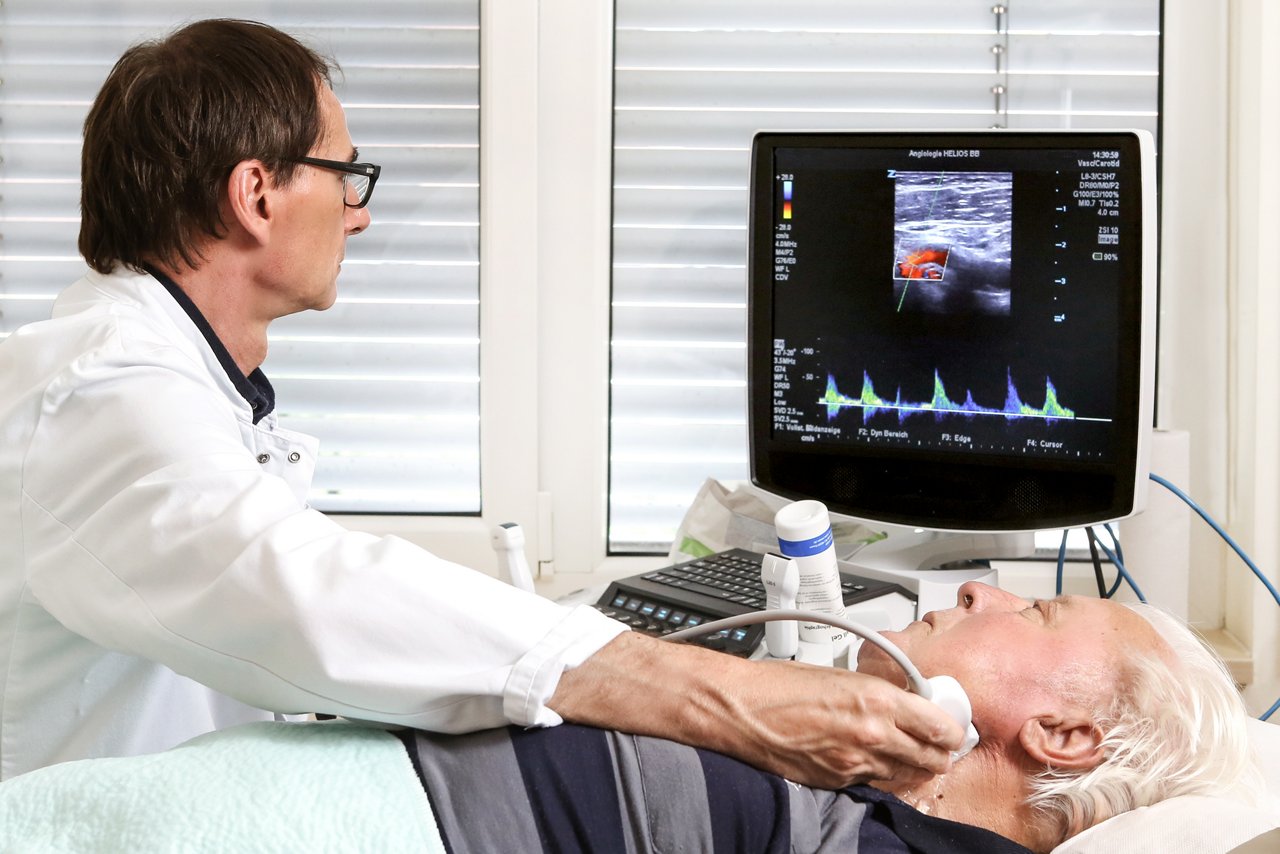
- Apparative angiologische Diagnostik, Duplexsonographie, Mikrozirkulationsmessungen: Risikolose Darstellung der Pulskurven, der Blutgefäße und Blutströmungen sowie der Mikrozirkulation der Haut
- Computer-, Magnetresonanz- oder Positronen-Emissions-Tomographie sowie Röntgenaufnahmen der Gefäße mit Kontrastmittel (Digitale Subtraktionsangiographie, Phlebographie) sowie interventionelle (katheterbasierte) Behandlungen von arteriellen Gefäßerkrankungen, Varizen, Thrombosen und Embolien, Gefäßformationen in enger Kooperation mit unserer Radiologie
- Diagnostik und Behandlung von Mikrozirkulationsstörungen, Raynaud-Phänomen, Akrozyanose, Blue-finger/blue toe-Syndromen
- Diagnostik und Behandlung von Gefäßentzündungen (Vaskulitiden), Kollagenosen, arbeitsbedingter Gefäßerkrankungen wie das Hand-Arm-Vibrationssyndrom
- Behandlung von Unterschenkelgeschwüren
- Behandlung von Gefäßmalformationen
- Wir kümmern uns auch um ihre ambulante Weiterversorgung, beispielsweise durch Einbindung in unsere Gefäßambulanz, Organisation von Wundversorgung oder der Planung einer Anschlussheilbehandlung und Vermittlung von Gefäßsport
Burglind Dammrich
(030) 94 01-54960
(030) 755 455 7000
Pablo Grant, als Schauspieler und in der Musik-Szene sowie bei seinen Fans als Dead Dawg und Mitglied des Berliner Rap-Kollektivs BHZ bekannt, verstarb Anfang Februar im jungen Alter von 26 Jahren an den Folgen einer Thrombose. Eine Thrombose ist ein vollständiger oder partieller Verschluss eines Blutgefäßes durch einen Blutpfropf (Thrombus). Dr. med. Peter Klein-Weigel, Chefarzt der Klinik für Angiologie und Diabetologie im Helios Klinikum Berlin-Buch informiert über Risikofaktoren, Anzeichen sowie Diagnose- und Therapieoptionen.